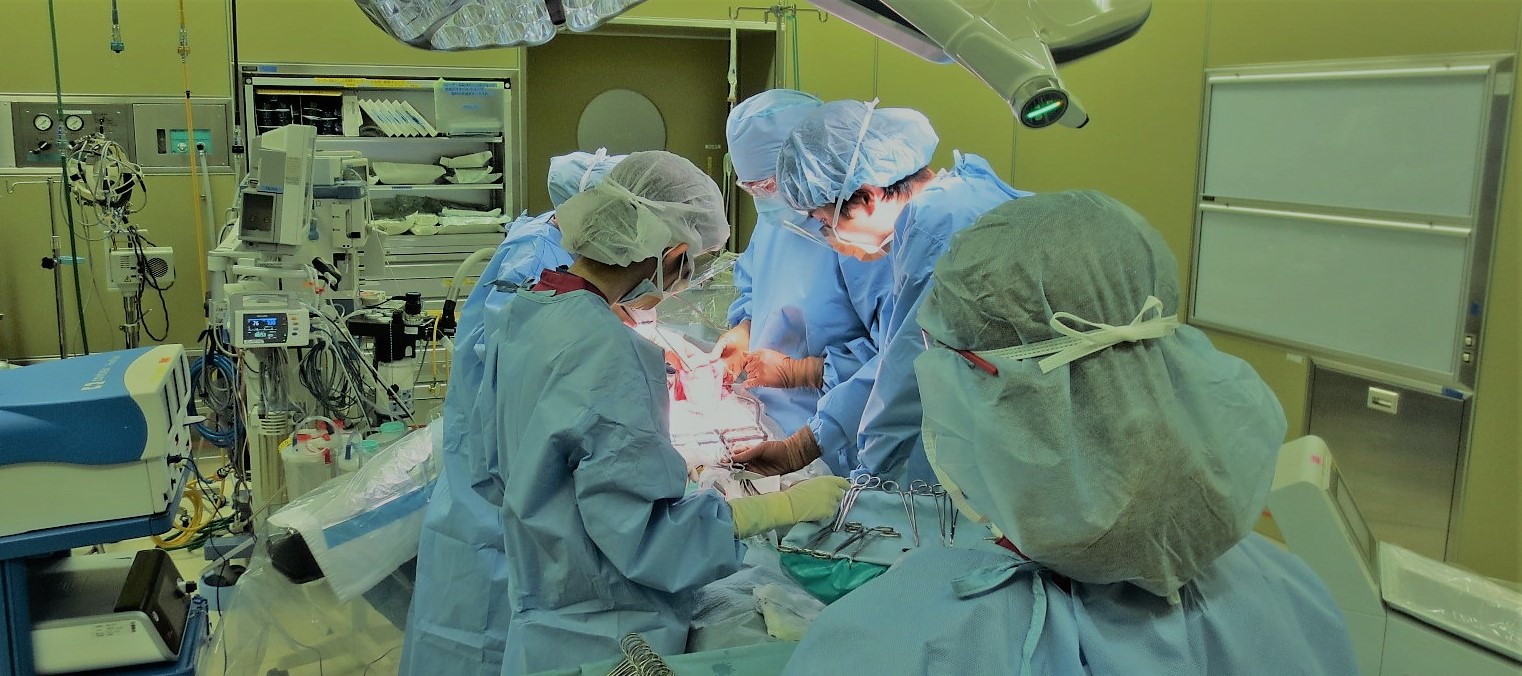
一般・消化器外科
診療内容
消化器外科
当院の消化器外科は上部消化管、下部消化管、肝胆膵のそれぞれの専門領域を扱うスタッフを中心に診療しています。
手術方法について従来は開腹手術が中心でしたが、最近では傷の小さな低侵襲の手術である腹腔鏡下手術を積極的に行い、早期に社会復帰できるよう努めています。悪性疾患では胃、食道、大腸に対して、また良性疾患では胆嚢疾患、虫垂炎、そけいヘルニアに対して腹腔鏡下手術を多く行っています。特に救急で来院される胆嚢炎や虫垂炎の患者さんに対して、できる限り速やかに退院できるよう腹腔鏡下手術を行っています。
2019年より手術支援ロボット(ダビンチ)を導入し、消化器外科領域での症例を順次増やしています。ロボットによる手術では、3Dモニターを見ながら、手ブレのない緻密な手術が可能です。これまでに、食道癌、食道胃接合部癌、胃癌、直腸癌、そけいヘルニアに対してロボット支援手術を行い、良好な成績を収めています。これからもロボット支援手術を更に増やしていく予定です。
最近では新規抗がん剤が多数認可され、抗腫瘍効果の高い薬剤が増えてきました。以前であれば、診断時に手術が困難な進行がんの患者さんに対して治療が限られていましたが、最近では化学療法や放射線治療を行い、腫瘍が小さくなった場合、手術が可能となる場合があります。ガイドライン及び患者さんの様々な背景を十分考慮して治療にあたっています。化学療法を行う場合に、外科でCVポートを埋め込み、安全に化学療法を受けられるよう支援しています。
当院は地域医療支援病院に指定されており、地域の中核病院として救急医療にも積極的に対応しています。救急は当院外科でも力を入れている領域で24時間365日対応できるようオンコール体制を敷いています。毎年100件以上の緊急手術を行っています。
患者さんの治療方針については、外科・内科・放射線科の医師と週1回の合同カンファレンスを行い、患者さんの進行度、併存疾患、社会的背景などを総合して治療方針を決定しています。必要であれば、内科から外科に、あるいは外科から内科に転科して適切な治療が受けられるよう配慮しています。
癌の術後で、生活習慣病などでかかりつけ医のある患者さんについては、かかりつけ医での日常診療を続けながらの病診連携を推進しています。術後の患者さんにとって、かかりつけ医とけいゆう病院外科医の二人の医師からフォローしてもらえるという安心感があります。神奈川県地域連携パスを利用して、地域の先生と連携して行っています。
もし、ご自身の診断、治療についてお悩みの方がいらしたら、当院で専門医が十分納得できるまで対応いたします。セカンドオピニオンにも対応しておりますので、お問い合わせください。
手術方法について従来は開腹手術が中心でしたが、最近では傷の小さな低侵襲の手術である腹腔鏡下手術を積極的に行い、早期に社会復帰できるよう努めています。悪性疾患では胃、食道、大腸に対して、また良性疾患では胆嚢疾患、虫垂炎、そけいヘルニアに対して腹腔鏡下手術を多く行っています。特に救急で来院される胆嚢炎や虫垂炎の患者さんに対して、できる限り速やかに退院できるよう腹腔鏡下手術を行っています。
2019年より手術支援ロボット(ダビンチ)を導入し、消化器外科領域での症例を順次増やしています。ロボットによる手術では、3Dモニターを見ながら、手ブレのない緻密な手術が可能です。これまでに、食道癌、食道胃接合部癌、胃癌、直腸癌、そけいヘルニアに対してロボット支援手術を行い、良好な成績を収めています。これからもロボット支援手術を更に増やしていく予定です。
最近では新規抗がん剤が多数認可され、抗腫瘍効果の高い薬剤が増えてきました。以前であれば、診断時に手術が困難な進行がんの患者さんに対して治療が限られていましたが、最近では化学療法や放射線治療を行い、腫瘍が小さくなった場合、手術が可能となる場合があります。ガイドライン及び患者さんの様々な背景を十分考慮して治療にあたっています。化学療法を行う場合に、外科でCVポートを埋め込み、安全に化学療法を受けられるよう支援しています。
当院は地域医療支援病院に指定されており、地域の中核病院として救急医療にも積極的に対応しています。救急は当院外科でも力を入れている領域で24時間365日対応できるようオンコール体制を敷いています。毎年100件以上の緊急手術を行っています。
患者さんの治療方針については、外科・内科・放射線科の医師と週1回の合同カンファレンスを行い、患者さんの進行度、併存疾患、社会的背景などを総合して治療方針を決定しています。必要であれば、内科から外科に、あるいは外科から内科に転科して適切な治療が受けられるよう配慮しています。
癌の術後で、生活習慣病などでかかりつけ医のある患者さんについては、かかりつけ医での日常診療を続けながらの病診連携を推進しています。術後の患者さんにとって、かかりつけ医とけいゆう病院外科医の二人の医師からフォローしてもらえるという安心感があります。神奈川県地域連携パスを利用して、地域の先生と連携して行っています。
もし、ご自身の診断、治療についてお悩みの方がいらしたら、当院で専門医が十分納得できるまで対応いたします。セカンドオピニオンにも対応しておりますので、お問い合わせください。

低侵襲手術について
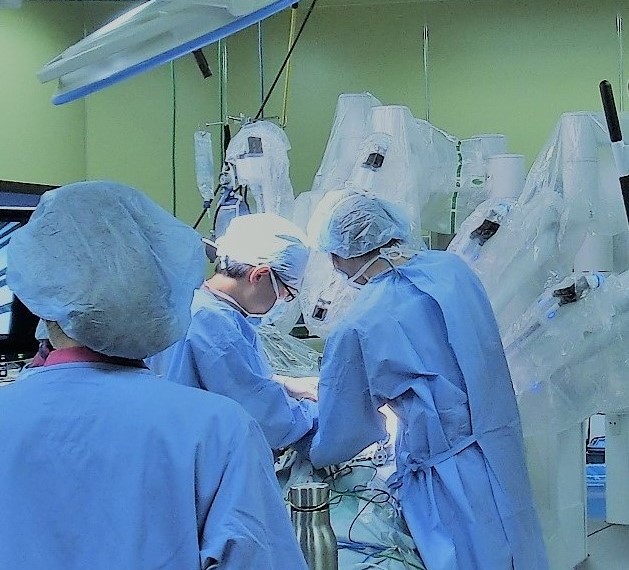
低侵襲手術とは、お腹に数個の小さな穴を開け、挿入した細径内視鏡の映像をモニターで観察しながら、長くて細い特殊な器具を用いて行う手術です。
従来の開腹手術と違い、体壁を大きく切り開かずにすみ、術後の疼痛が低減されるなど大きな利点があります。
このため、術後の回復や社会復帰が格段に早く、傷跡が小さいことから美容的にも優れているなど、多くの特長を有しています。
低侵襲手術の発展を支えたのが、工学技術の進歩と医療への応用です。工学技術の進歩により内視鏡の画像も格段に鮮明化し、内視鏡手術に必要な繊細な鉗子も数多く開発されました。
さらに最近では、医療用ロボットの応用により、人間の手の動きを超える手術操作ができるダビンチ手術が普及してきています。
当科では、患者さんの満足度が高い治療ができるよう、低侵襲手術を積極的に導入しております。
ご症状や身体状態にもよりますが、可能なかぎりお身体に負担が少ない低侵襲手術を提案させていただいております。
従来の開腹手術と違い、体壁を大きく切り開かずにすみ、術後の疼痛が低減されるなど大きな利点があります。
このため、術後の回復や社会復帰が格段に早く、傷跡が小さいことから美容的にも優れているなど、多くの特長を有しています。
低侵襲手術の発展を支えたのが、工学技術の進歩と医療への応用です。工学技術の進歩により内視鏡の画像も格段に鮮明化し、内視鏡手術に必要な繊細な鉗子も数多く開発されました。
さらに最近では、医療用ロボットの応用により、人間の手の動きを超える手術操作ができるダビンチ手術が普及してきています。
当科では、患者さんの満足度が高い治療ができるよう、低侵襲手術を積極的に導入しております。
ご症状や身体状態にもよりますが、可能なかぎりお身体に負担が少ない低侵襲手術を提案させていただいております。
ロボット支援下手術(ダビンチ手術)について
ダビンチ手術とは
内視鏡下支援ロボット(ダビンチ)を用いて行うお身体への負担を軽減した低侵襲の手術です。今までの低侵襲手術の利点をさらに向上させた進化版の手術と言えます。
従来の腹腔鏡手術に比べ、手振れがなく、精密な手術を行うことができます。術者はコンソールから鉗子やカメラが装着されたペイシェントカートを遠隔で操作します。
2018年4月に胃癌、直腸癌に対し保険適応となり、2022年4月には結腸癌にも適応が拡大されました。
従来の腹腔鏡手術に比べ、手振れがなく、精密な手術を行うことができます。術者はコンソールから鉗子やカメラが装着されたペイシェントカートを遠隔で操作します。
2018年4月に胃癌、直腸癌に対し保険適応となり、2022年4月には結腸癌にも適応が拡大されました。
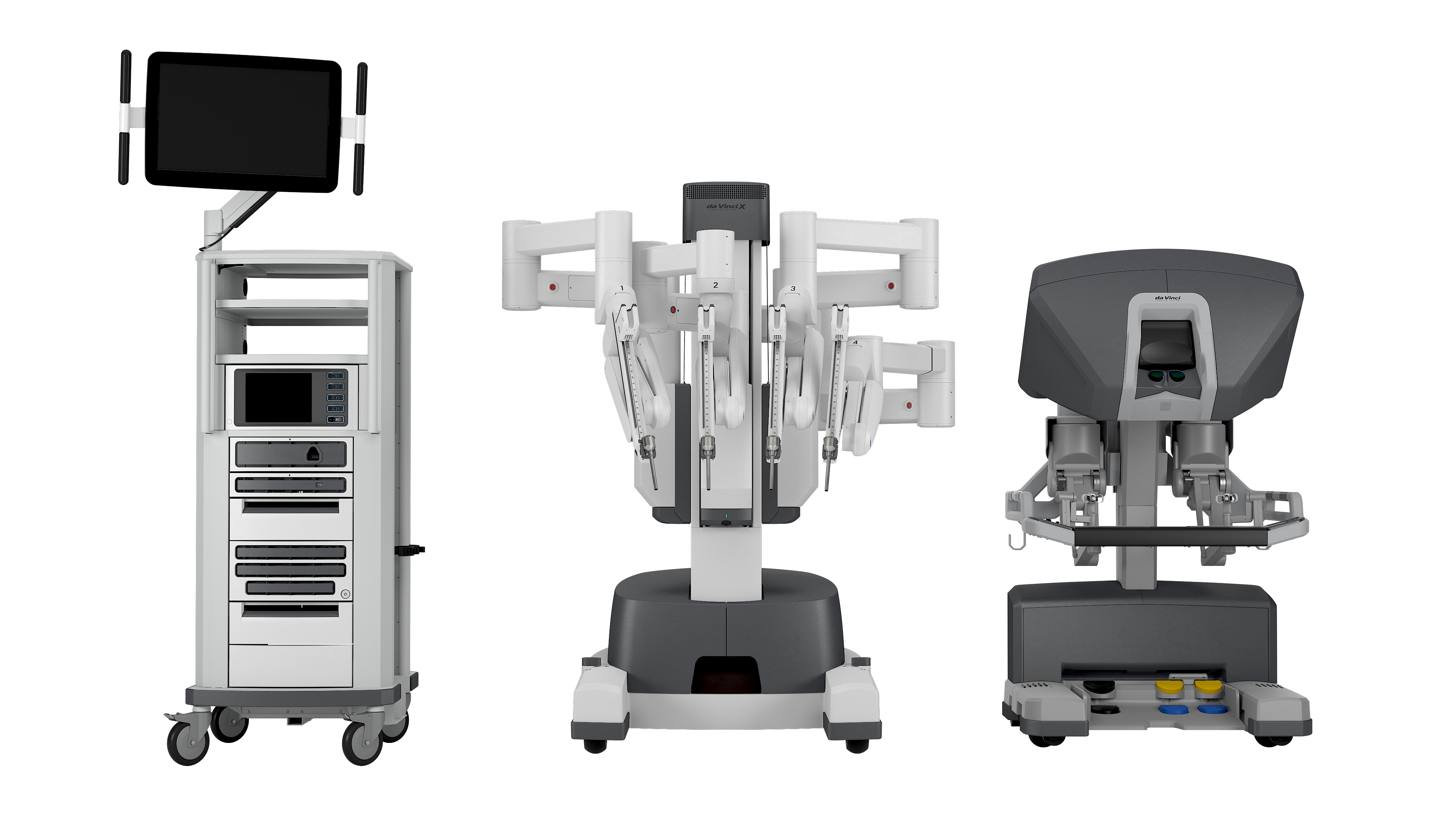
da Vinci Xサージカルシステム
(ダビンチ技術デモ)果物の皮むき
ダビンチ手術の特徴
ダビンチ手術の利点は何といっても多関節性、手振れがない、3D画像を用いてより正確な手術を行うことができることです。
特に骨盤内の狭い術野においてはこれまで腹腔鏡では操作性が限られていましたが、多関節によって操作性が飛躍的に改善されます。また、手振れがなく、3D画像で行う手術はより正確な手術を行うことができます。
一方で、触覚がないことで思わぬ力が加わってしまうデメリットがありますが、これは症例を重ねることにより、カバーすることができます。
特に骨盤内の狭い術野においてはこれまで腹腔鏡では操作性が限られていましたが、多関節によって操作性が飛躍的に改善されます。また、手振れがなく、3D画像で行う手術はより正確な手術を行うことができます。
一方で、触覚がないことで思わぬ力が加わってしまうデメリットがありますが、これは症例を重ねることにより、カバーすることができます。
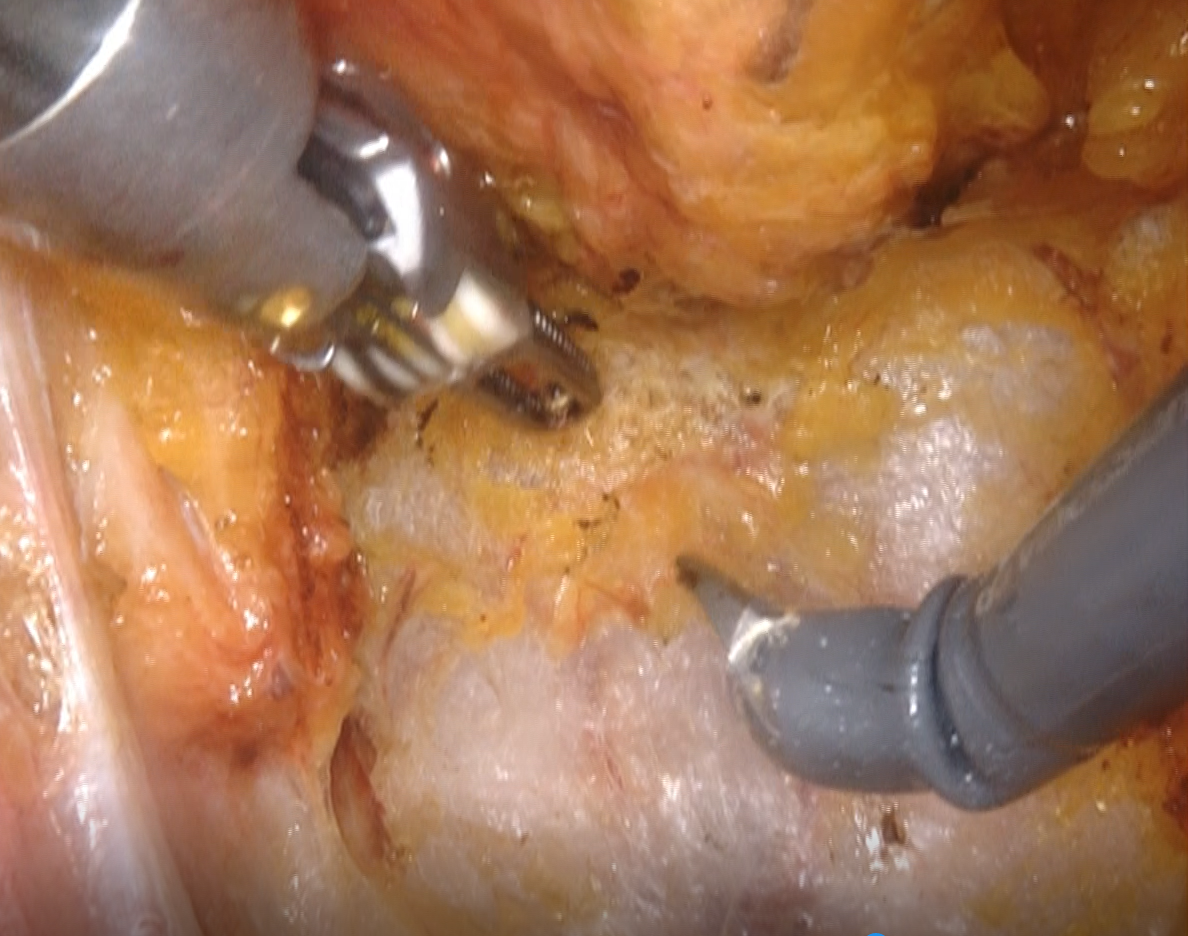
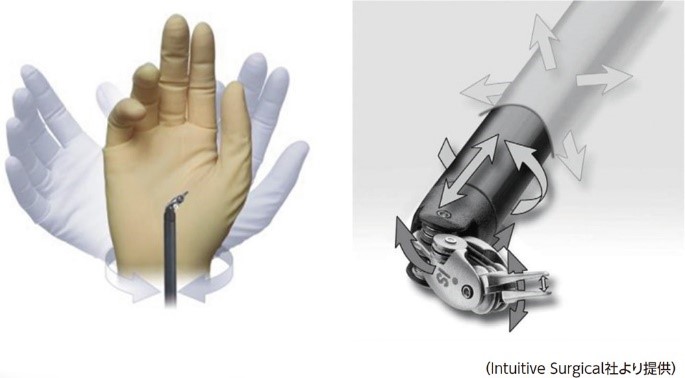
当院のダビンチ手術について
当院の消化器領域のダビンチ手術は2019年から胃癌、2021年には直腸癌、食道癌に対して導入を開始しております。また、同年に保険適応外ではありますが、そけいヘルニアに対しても導入しております(そけいヘルニアのダビンチ手術についてはこちらから)。
当院は日本で最もダビンチ手術を施行している藤田医科大学病院と連携しており、同大学の教授をお招きしての手術も行っています。
ダビンチ手術の施術体制において、術者はダビンチ手術に慣れている反面、助手はあまりダビンチ手術を経験したことのない医師が手術に入る施設が多いなか、当院では藤田医科大学病院から研修先として専攻医を受け入れており、ダビンチ手術の経験を積んだ専攻医が助手として入りますので、安全性も担保されております。
保険適応外のダビンチ手術は自由診療となりますが、それでは患者負担が非常に大きくなるため、一律10万円(食事、衣服代は別途)で個室にも入院していただけるようになっております。経済面でのハードルが非常に高い保険適用外のダビンチ手術をより身近に実施できるよう体制を整えております。
なお、当科にはインテュイティブサージカル社より認定を受けたダビンチ術者資格を有する常勤医が2名在籍しております。
当科での施術を希望される方は、丁寧にご説明させていただきますのでお気軽に受診してください。
当院は日本で最もダビンチ手術を施行している藤田医科大学病院と連携しており、同大学の教授をお招きしての手術も行っています。
ダビンチ手術の施術体制において、術者はダビンチ手術に慣れている反面、助手はあまりダビンチ手術を経験したことのない医師が手術に入る施設が多いなか、当院では藤田医科大学病院から研修先として専攻医を受け入れており、ダビンチ手術の経験を積んだ専攻医が助手として入りますので、安全性も担保されております。
保険適応外のダビンチ手術は自由診療となりますが、それでは患者負担が非常に大きくなるため、一律10万円(食事、衣服代は別途)で個室にも入院していただけるようになっております。経済面でのハードルが非常に高い保険適用外のダビンチ手術をより身近に実施できるよう体制を整えております。
なお、当科にはインテュイティブサージカル社より認定を受けたダビンチ術者資格を有する常勤医が2名在籍しております。
当科での施術を希望される方は、丁寧にご説明させていただきますのでお気軽に受診してください。

疾患別診療内容
食道
〇疾患
食道の病気には、食道がん、食道粘膜下腫瘍(GIST)といった悪性疾患から、難治性の逆流性食道炎、食道アカラシア、食道憩室といった良性疾患まで幅広くあります。
内視鏡検査(胃カメラ)、食道造影検査(バリウムを飲んで頂く検査)、CT検査、PET-CT検査、超音波内視鏡検査などを組み合わせて診断します。
食道の病気には、食道がん、食道粘膜下腫瘍(GIST)といった悪性疾患から、難治性の逆流性食道炎、食道アカラシア、食道憩室といった良性疾患まで幅広くあります。
内視鏡検査(胃カメラ)、食道造影検査(バリウムを飲んで頂く検査)、CT検査、PET-CT検査、超音波内視鏡検査などを組み合わせて診断します。
食道がん
食道がんの治療法には、内視鏡治療(胃カメラを用いて早期食道癌を切除)、外科治療(手術)、放射線治療、化学療法(抗癌剤治療)、緩和治療があり、進行がんではこれらを組み合わせた集学的治療を行います。
まず、がんの病期(ステージ、進行度)と全身状態を総合的に評価して、最適と思われる治療法を検討いたします。
例えば、ステージⅡ、ステージⅢの食道がんの場合は、①術前化学療法(±放射線療法)+外科手術、②化学放射線療法(抗がん剤と放射線の組み合わせ)といった二つの治療法があります。
まず、がんの病期(ステージ、進行度)と全身状態を総合的に評価して、最適と思われる治療法を検討いたします。
例えば、ステージⅡ、ステージⅢの食道がんの場合は、①術前化学療法(±放射線療法)+外科手術、②化学放射線療法(抗がん剤と放射線の組み合わせ)といった二つの治療法があります。
手術
手術では、食道切除、リンパ節郭清、再建が行われます。
右胸腔よりアプローチした後、頸部、腹部の創からもアプローチして食道を切除します。
リンパ節郭清とは、がんが転移する可能性のあるリンパ節を手術で切除することです。
食道癌は、胸部だけでなく、頸部や腹部のリンパ節にも転移しやすく、リンパ節郭清はこの3領域に対して行います。
再建は通常、胃を細長く管状にして(胃管)、頸部まで挙上して頸部の食道と吻合するのが一般的です。
当院では胸腔鏡による食道切除術を行っておりますが、食道がんが重要臓器を圧排するほど大きい場合、胸腔内に高度な癒着がある場合、併存疾患により手術時間短縮が必要な場合は開胸手術を選択いたします。
胸腔鏡手術は、手術の傷を小さくすることで手術の負担を軽減し、呼吸をしやすくして術後の回復を早める効果が期待されています。
また、高精度のカメラとハイビジョンのモニターを用いた拡大視効果により、より精密な手術が可能となっています。
右胸腔よりアプローチした後、頸部、腹部の創からもアプローチして食道を切除します。
リンパ節郭清とは、がんが転移する可能性のあるリンパ節を手術で切除することです。
食道癌は、胸部だけでなく、頸部や腹部のリンパ節にも転移しやすく、リンパ節郭清はこの3領域に対して行います。
再建は通常、胃を細長く管状にして(胃管)、頸部まで挙上して頸部の食道と吻合するのが一般的です。
当院では胸腔鏡による食道切除術を行っておりますが、食道がんが重要臓器を圧排するほど大きい場合、胸腔内に高度な癒着がある場合、併存疾患により手術時間短縮が必要な場合は開胸手術を選択いたします。
胸腔鏡手術は、手術の傷を小さくすることで手術の負担を軽減し、呼吸をしやすくして術後の回復を早める効果が期待されています。
また、高精度のカメラとハイビジョンのモニターを用いた拡大視効果により、より精密な手術が可能となっています。
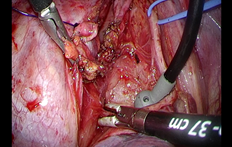
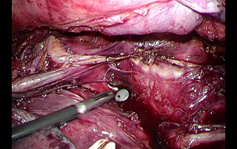
高度進行がんに対する集学的治療
初診時に切除困難と考えられる症例に対しても、抗がん剤治療や化学放射線治療(抗がん剤+放射線)で切除可能となることがあります。
このような局所進行がんに対する集学的治療にも積極的に取り組んでおり、切除可能と判断すれば手術に移行します。
このような局所進行がんに対する集学的治療にも積極的に取り組んでおり、切除可能と判断すれば手術に移行します。
食道アカラシア、逆流性食道炎
食生活の改善や制酸剤の内服にも関わらず改善しない難治性の逆流性食道炎(胃酸が食道の方に逆流して食道粘膜が荒れてしまう)や、食道アカラシア(食道の下部の筋肉が強く閉まってしまい、なかなか食べ物が通っていかず、詰まり感・食欲不振が出る)などの良性疾患に対しても手術を行っております。
これらに対しては、主に腹腔鏡を用いた負担の少ない手術を行っております。
これらに対しては、主に腹腔鏡を用いた負担の少ない手術を行っております。
食道粘膜下腫瘍
手術適応になるものは少ないですが、食道GIST(ジスト、腫瘍の一つ)や摂食障害のでる平滑筋腫(筋肉のこぶ)などが対象となります。
これらは、場所や大きさによって治療も変わるため、各々に対応した術式を検討します。
これらも胸腔鏡での負担の少ない手術が可能です。
これらは、場所や大きさによって治療も変わるため、各々に対応した術式を検討します。
これらも胸腔鏡での負担の少ない手術が可能です。
食道胃接合部がん
食道胃接合部とは、食道と胃のつなぎ目の部分のことです。食道胃接合部の上下2cmを食道胃接合部領域とし、ここにがんの中心が存在するものを食道胃接合部がんといいます。
近年、日本でもこの領域のがんが増えてきており、胃側がメインか、食道側がメインか、がんのタイプが何かによって、手術方法が異なります。そのため、精密検査によってがんの種類・場所・大きさ・深さなどを検討し、術式を決定していきます。
食道がんに準じた手術が必要な場合や、食道下部と胃の上半分の切除のみでよい場合など、一つ一つの検討が重要となります。
近年、日本でもこの領域のがんが増えてきており、胃側がメインか、食道側がメインか、がんのタイプが何かによって、手術方法が異なります。そのため、精密検査によってがんの種類・場所・大きさ・深さなどを検討し、術式を決定していきます。
食道がんに準じた手術が必要な場合や、食道下部と胃の上半分の切除のみでよい場合など、一つ一つの検討が重要となります。
胃の疾患
胃
〇疾患
対象となる疾患は、主には悪性疾患である胃がんですが、そのほかにも胃の粘膜下腫瘍・難治性の胃潰瘍・悪性リンパ腫など多岐に渡ります。
対象となる疾患は、主には悪性疾患である胃がんですが、そのほかにも胃の粘膜下腫瘍・難治性の胃潰瘍・悪性リンパ腫など多岐に渡ります。
胃がん
リンパ節転移の恐れのない早期胃がんに対しては、当院消化器内科にて内視鏡的粘膜下層剥離術(ESD)を行います。
リンパ節転移の可能性のある早期胃がんや進行胃がんの場合は、切除可能であれば手術が第一選択となり、外科で治療を行います。
遠隔転移がある症例(ステージ4)は、基本的には手術の適応とならず、化学療法(抗がん剤治療)や免疫療法が行われます。
最近では、化学療法が進歩してきたため、ステージ4でも抗がん剤が著効した場合は切除に移行するコンバージョン手術が積極的に行われています。
リンパ節転移の可能性のある早期胃がんや進行胃がんの場合は、切除可能であれば手術が第一選択となり、外科で治療を行います。
遠隔転移がある症例(ステージ4)は、基本的には手術の適応とならず、化学療法(抗がん剤治療)や免疫療法が行われます。
最近では、化学療法が進歩してきたため、ステージ4でも抗がん剤が著効した場合は切除に移行するコンバージョン手術が積極的に行われています。
手術
通常の胃がんの手術は、上腹部を縦に切って行われます(開腹手術)。
最近では、腹部に開けた小さな孔からカメラや手術器具を挿入して行う、腹腔鏡手術やロボット支援下胃切除術が早期胃がんを中心に行われています。
最近では、腹部に開けた小さな孔からカメラや手術器具を挿入して行う、腹腔鏡手術やロボット支援下胃切除術が早期胃がんを中心に行われています。
切除範囲
胃の出口に近い部位にある胃がんでは、胃の出口の方の2/3を切除します(幽門側胃切除)。
また、胃がんが胃の入り口に近く、深さが粘膜下層より浅い場合には、入り口寄りの胃を切除する(噴門側胃切除)こともあります。
胃がんの広がり方・深さによっては胃を全部切除(胃全摘術)する必要があります。
また、胃がんが胃の入り口に近く、深さが粘膜下層より浅い場合には、入り口寄りの胃を切除する(噴門側胃切除)こともあります。
胃がんの広がり方・深さによっては胃を全部切除(胃全摘術)する必要があります。
腹腔鏡下切除
腹腔鏡下胃切除術とは、お腹に5~12mm程度の孔を5-6ヶ所開けて、腹腔内で鉗子と呼ばれる棒状の道具を操作しながら胃切除を行う手術のことです。
開腹手術と異なり、手術中は大きなモニターを見ながら手術を行い、高性能なカメラによる鮮明な画像で拡大して見ることで、より繊細な手術が可能となっています。
胃を切除した後に、お臍の傷を延長(3cm程度)して胃を体外へ摘出し、腹腔鏡下で吻合を行います。
それにより、小さく目立たない傷での手術が可能となり、早期の術後回復(食事開始・離床・退院・日常生活への復帰が早い)、手術出血量の減少、痛みの減少、整容性の向上などのさまざまなメリットがあります。
開腹手術と異なり、手術中は大きなモニターを見ながら手術を行い、高性能なカメラによる鮮明な画像で拡大して見ることで、より繊細な手術が可能となっています。
胃を切除した後に、お臍の傷を延長(3cm程度)して胃を体外へ摘出し、腹腔鏡下で吻合を行います。
それにより、小さく目立たない傷での手術が可能となり、早期の術後回復(食事開始・離床・退院・日常生活への復帰が早い)、手術出血量の減少、痛みの減少、整容性の向上などのさまざまなメリットがあります。
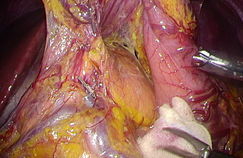
胃粘膜下腫瘍
胃の粘膜の下にできる腫瘍のことです。
GIST(ジスト)や神経内分泌腫瘍など比較的珍しいタイプのものが多いです。
当院では消化器内科が超音波内視鏡検査などを駆使して早期の診断を行います。
治療は、消化器内科医と協力して、胃の内側からと外側からの両方からアプローチを行うことで過不足なく胃切除が可能となる、「腹腔鏡・内視鏡合同胃部分切除術」を積極的に行っています。
GIST(ジスト)や神経内分泌腫瘍など比較的珍しいタイプのものが多いです。
当院では消化器内科が超音波内視鏡検査などを駆使して早期の診断を行います。
治療は、消化器内科医と協力して、胃の内側からと外側からの両方からアプローチを行うことで過不足なく胃切除が可能となる、「腹腔鏡・内視鏡合同胃部分切除術」を積極的に行っています。
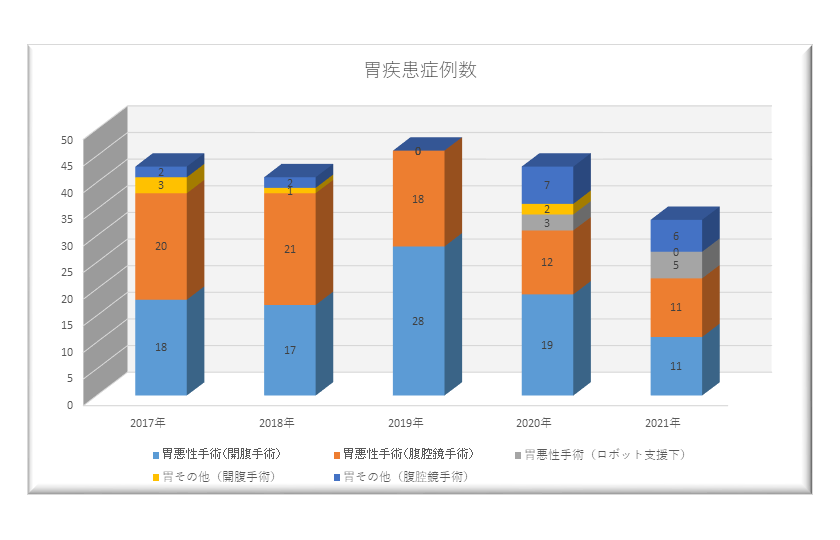
胃部手術実績
| 胃悪性手術 | 胃その他 | ||||
| 開腹 | 腹腔鏡下 | ロボット支援下 | 開腹 | 腹腔鏡下 | |
| 2017年 | 18 | 20 | 0 | 3 | 2 |
| 2018年 | 17 | 21 | 0 | 1 | 2 |
| 2019年 | 28 | 18 | 0 | 0 | 0 |
| 2020年 | 19 | 12 | 3 | 2 | 7 |
| 2021年 | 11 | 11 | 5 | 0 | 6 |
十二指腸
〇疾患
十二指腸の病気は比較的珍しいですが、十二指腸がん・粘膜下腫瘍(神経内分泌腫瘍、GISTなど)・潰瘍穿孔・十二指腸乳頭部腫瘍などがあります。
十二指腸の病気は比較的珍しいですが、十二指腸がん・粘膜下腫瘍(神経内分泌腫瘍、GISTなど)・潰瘍穿孔・十二指腸乳頭部腫瘍などがあります。
十二指腸がん
どの場所にできるかで、手術治療法が異なります。胃と一緒にとってくるか、膵臓の頭の部分と一緒に取ってくるか、部分切除を行うかなど様々です。
個々のがんの状態と場所を精査し決定してゆきます。
個々のがんの状態と場所を精査し決定してゆきます。
十二指腸粘膜下腫瘍
この疾患も、できる大きさ・深さ・種類で切除の範囲がことなります。
部分切除が可能であれば、消化器内科医師と協力して、腹腔鏡・内視鏡合同十二指腸部分切除術を行い、切除範囲が最小限となるよう心がけています。
部分切除が可能であれば、消化器内科医師と協力して、腹腔鏡・内視鏡合同十二指腸部分切除術を行い、切除範囲が最小限となるよう心がけています。
小腸疾患
小腸(空腸・回腸)に関しての手術は年間30-40件程度行っております。対象疾患としては人工肛門造設・閉鎖、小腸腫瘍(小腸癌、小腸GISTなど)、小腸癒着剥離術、小腸穿孔などです。
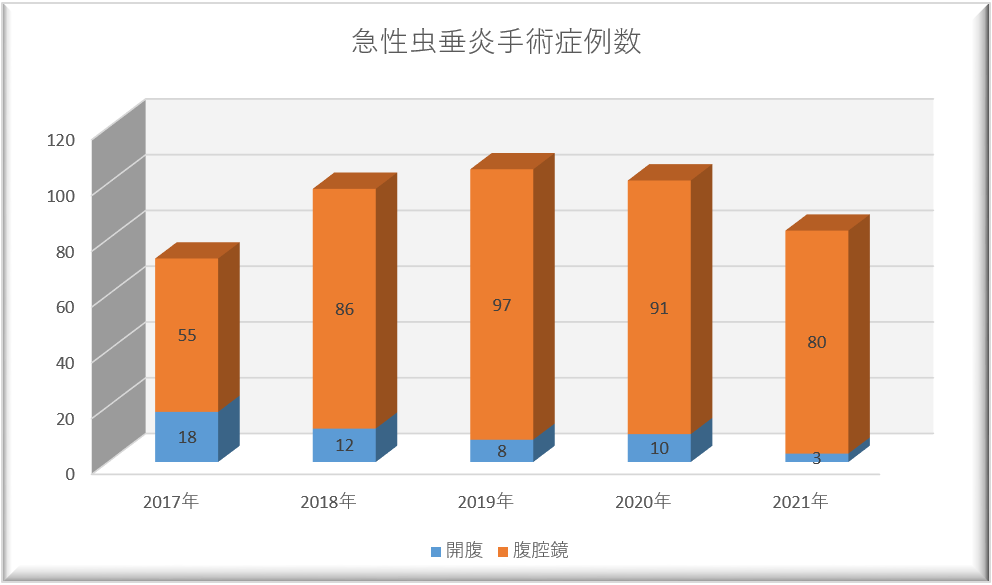
急性虫垂炎
急性虫垂炎手術は近年増加傾向です。体にやさしく、低侵襲で手術ができる腹腔鏡手術に力を入れており、腹腔鏡手術の割合も増加傾向で90%程度を腹腔鏡で行っております。
もちろん患者さんの状態、背景に合わせ、抗菌薬投与による保存療法を行うことも可能です。その際は一定期間空けてから待機的に腹腔鏡下虫垂切除術を行うInterval appendectomyも行っております。また、小児や若年の女性など、整容性を気にする患者さんには単孔式の腹腔鏡手術(傷がヘソの部分1か所のみの手術)も行うことができます。ただし、虫垂が穿孔した症例や腹腔内膿瘍症例、高度肥満症例など腹腔鏡手術で行うことが困難な場合は従来通りの開腹手術へ切り替えることもあります。
もちろん患者さんの状態、背景に合わせ、抗菌薬投与による保存療法を行うことも可能です。その際は一定期間空けてから待機的に腹腔鏡下虫垂切除術を行うInterval appendectomyも行っております。また、小児や若年の女性など、整容性を気にする患者さんには単孔式の腹腔鏡手術(傷がヘソの部分1か所のみの手術)も行うことができます。ただし、虫垂が穿孔した症例や腹腔内膿瘍症例、高度肥満症例など腹腔鏡手術で行うことが困難な場合は従来通りの開腹手術へ切り替えることもあります。
大腸がん
2017年のデータによると大腸がんは男性では3位、女性では2位の罹患数であり、総数では最も罹患数の多いがんです。つまり日本人では最も多いがんであり、どこの病院でも一般的に診療で目にする病気です。
●臓器別罹患数ランキング(2017年)
| 1位 | 2位 | 3位 | 4位 | 5位 | |
| 男性 | 前立腺 | 胃 | 大腸 | 肺 | 肝臓 |
| 女性 | 乳房 | 大腸 | 肺 | 胃 | 子宮 |
| 総数 | 大腸 | 胃 | 肺 | 乳房 | 前立腺 |
出典:国立がん研究センターがん情報サービス『がん登録・統計』(全国がん登録)
大腸がん治療に関しては大腸癌研究会から出版されている大腸癌治療ガイドラインを基本とした治療が全国的に行われています。このガイドラインは効果があると証明されている治療方針が掲載されており、全国一律でほぼ同等の大腸がん治療を受けることができるのがメリットです。
しかし、大腸がんの罹患数の増加と共にガイドライン通りにはいかない症例も数多くあるのも事実です。こういった症例に関しては各々の施設の方針や経験に基づいて治療されており、一貫しておりません。当院ではこういった高度進行がんや難治症例に関しても、消化器内科、放射線科など他科と連携し、内視鏡治療や化学療法、放射線療法、化学放射線療法、手術療法を効果的に組み合わせて治療を行う集学的治療を行っております。
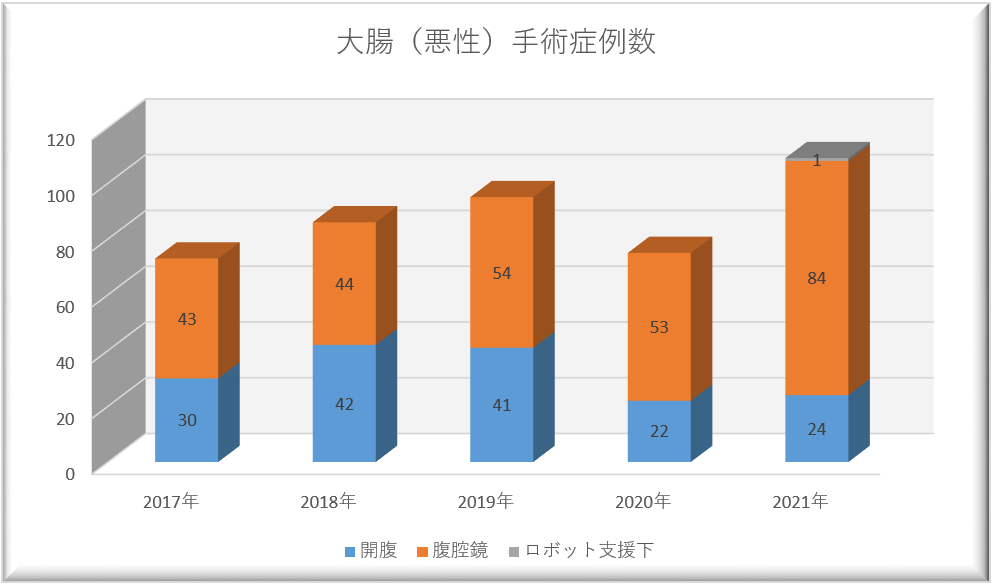
当院では、他施設で難しいと断られたような症例でもできる限り患者さんにとってメリットが大きい腹腔鏡手術での低侵襲手術を行うようにしております。2019年までの症例では大腸がん手術の50-60%程度が腹腔鏡手術でしたが、2020年度より医局員の入れ替え等により、80%程度を腹腔鏡手術で行っております。
今後はさらなる低侵襲手術を追求し、ロボット支援下大腸がん手術も取り入れていきます。
しかし、大腸がんの罹患数の増加と共にガイドライン通りにはいかない症例も数多くあるのも事実です。こういった症例に関しては各々の施設の方針や経験に基づいて治療されており、一貫しておりません。当院ではこういった高度進行がんや難治症例に関しても、消化器内科、放射線科など他科と連携し、内視鏡治療や化学療法、放射線療法、化学放射線療法、手術療法を効果的に組み合わせて治療を行う集学的治療を行っております。
当院では、他施設で難しいと断られたような症例でもできる限り患者さんにとってメリットが大きい腹腔鏡手術での低侵襲手術を行うようにしております。2019年までの症例では大腸がん手術の50-60%程度が腹腔鏡手術でしたが、2020年度より医局員の入れ替え等により、80%程度を腹腔鏡手術で行っております。
今後はさらなる低侵襲手術を追求し、ロボット支援下大腸がん手術も取り入れていきます。
腹腔鏡手術のメリット
- 傷が小さい(最大で約3.5㎝~4㎝程度の傷です) → 痛みが少ない
- 腸管が空気に触れない → 術後回復が早い、癒着が少ない
- 拡大した視野 → 出血が少ない、確実なリンパ節切除
腹腔鏡手術のデメリット
・手術時間がやや長くなる
・術者の触覚がない → 腹腔鏡下映像による視覚で補完
・癒着や脂肪で病変が見えないことがある → 開腹手術に移行する可能性がある
・術者の触覚がない → 腹腔鏡下映像による視覚で補完
・癒着や脂肪で病変が見えないことがある → 開腹手術に移行する可能性がある
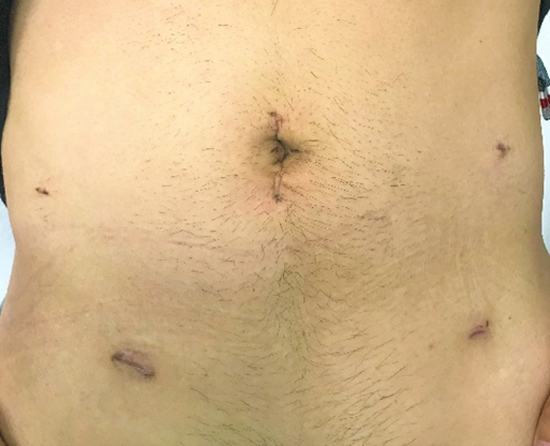
手術2週間後の腹部写真
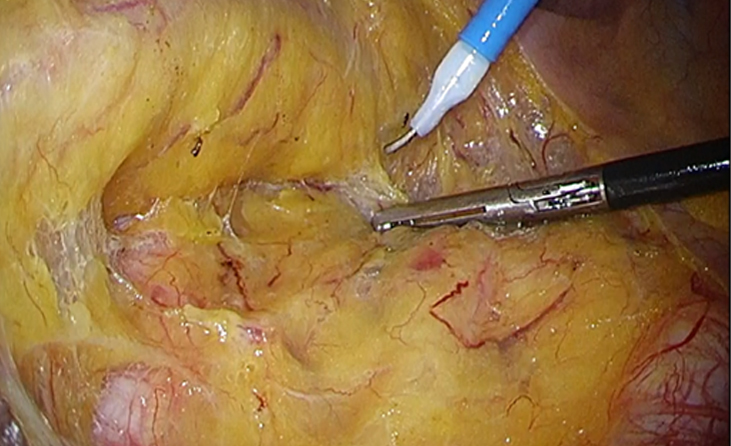
腹腔鏡下大腸切除手術
その他の良性疾患
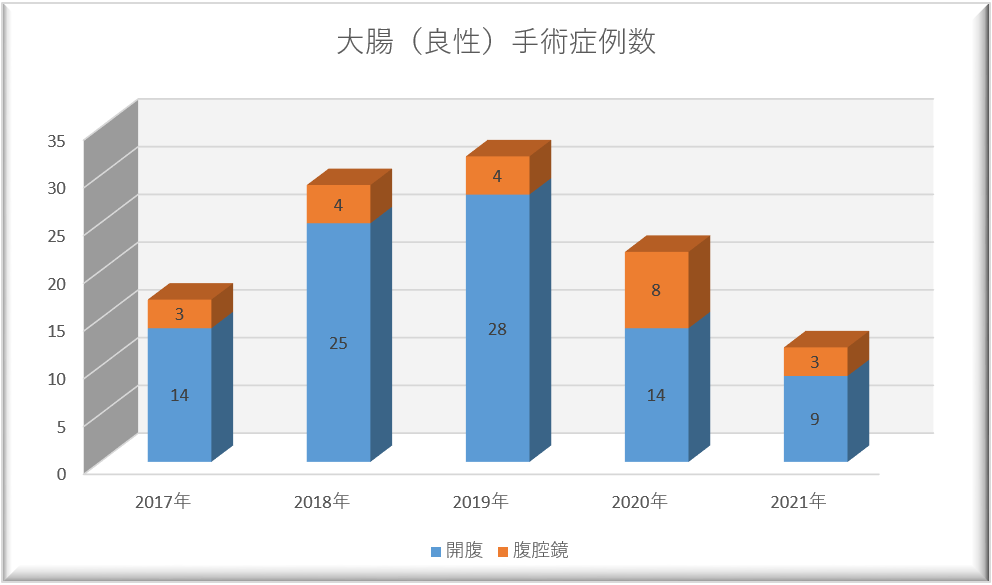
大腸良性疾患手術の対象疾患としては、大腸穿孔、人工肛門造設・閉鎖、難治性大腸憩室炎、直腸脱などの症例となります。
2020年度より、直腸脱や憩室炎手術に対しては患者さんの全身状態、背景疾患などの状態に合わせて腹腔鏡手術を積極的に取り入れており、良性疾患だからこその低侵襲手術を心掛けております。
直腸脱においては2012年に腹腔鏡下直腸固定術が保険収載されて以来、全国的に行われております。従来の経肛門的アプローチ(Gant-三輪法、Thiersch法、Delorme法など)では局所麻酔や腰椎麻酔で行うため体の負担が少ない一方で、再発率が高いのが問題でした。しかし、腹腔鏡下直腸固定術では全身麻酔は必要となりますが、傷が小さく、出血も少ないため体の負担は開腹手術に比べ少なく、再発率も低いメリットがあります。当院でも全身麻酔を行うことができる患者さんに対しては積極的に腹腔鏡下直腸固定術を行っております。
2020年度より、直腸脱や憩室炎手術に対しては患者さんの全身状態、背景疾患などの状態に合わせて腹腔鏡手術を積極的に取り入れており、良性疾患だからこその低侵襲手術を心掛けております。
直腸脱においては2012年に腹腔鏡下直腸固定術が保険収載されて以来、全国的に行われております。従来の経肛門的アプローチ(Gant-三輪法、Thiersch法、Delorme法など)では局所麻酔や腰椎麻酔で行うため体の負担が少ない一方で、再発率が高いのが問題でした。しかし、腹腔鏡下直腸固定術では全身麻酔は必要となりますが、傷が小さく、出血も少ないため体の負担は開腹手術に比べ少なく、再発率も低いメリットがあります。当院でも全身麻酔を行うことができる患者さんに対しては積極的に腹腔鏡下直腸固定術を行っております。
肝臓
主に原発性肝癌、転移性肝癌に対する肝切除術を行っています。
原発性肝癌は肝癌診療ガイドラインに基づき、手術、ラジオ波、肝動脈塞栓療法を行っています。
最適な治療について内科、外科、放射線科の合同カンファレンスで決定しています。手術適応の場合は積極的に切除をおこなっています。
転移性肝癌は、大腸癌術後転移の患者さんが多くを占めます。
近年の化学療法の進歩により、大きな腫瘍や多発している患者さんには術前に化学療法を行い、腫瘍を小さくしてから手術を行うという選択もできるようになりました。
原発性肝癌は肝癌診療ガイドラインに基づき、手術、ラジオ波、肝動脈塞栓療法を行っています。
最適な治療について内科、外科、放射線科の合同カンファレンスで決定しています。手術適応の場合は積極的に切除をおこなっています。
転移性肝癌は、大腸癌術後転移の患者さんが多くを占めます。
近年の化学療法の進歩により、大きな腫瘍や多発している患者さんには術前に化学療法を行い、腫瘍を小さくしてから手術を行うという選択もできるようになりました。
胆道
肝内胆管癌、肝門部胆管癌に対して肝切除、肝外胆管癌、十二指腸乳頭部癌に対して膵頭十二指腸切除を行っています。
胆嚢癌に対して、胆嚢切除から肝切除まで進行度に応じた手術を行っています。
胆嚢癌に対して、胆嚢切除から肝切除まで進行度に応じた手術を行っています。
膵臓
膵癌の他、神経内分泌腫瘍などの低悪性度腫瘍に対して膵頭十二指腸切除、膵体尾部切除を行っています。
膵臓の周囲には大きな血管があり、腫瘍が巻き込まれて切除が困難な場合には術前化学療法を行い、腫瘍を小さくしてから手術を行える可能性があります。
膵癌患者さんの約半数は進行していて手術ができないと言われています。その場合は化学療法を行いながら、必要に応じて緩和ケア内科と連携して診療を行います。
膵臓の周囲には大きな血管があり、腫瘍が巻き込まれて切除が困難な場合には術前化学療法を行い、腫瘍を小さくしてから手術を行える可能性があります。
膵癌患者さんの約半数は進行していて手術ができないと言われています。その場合は化学療法を行いながら、必要に応じて緩和ケア内科と連携して診療を行います。
脾臓
主に血液疾患(特発性血小板減少性紫斑病など)に対して脾臓摘出術を行っています。
主に腹腔鏡手術を行い、早期に退院していただき、退院後の内科診療につなげています。
主に腹腔鏡手術を行い、早期に退院していただき、退院後の内科診療につなげています。
胆嚢
外科で扱う胆嚢の良性疾患には胆嚢結石症や胆嚢ポリープなどがあります。
胆嚢結石症は胆汁の成分が何らかの原因により結晶化してしまう病気です。
健康診断で胆嚢結石を指摘されただけならば、通常手術の必要はありません。しかし、中には脂肪分の多い食事を食べたときに胆嚢が収縮して、急性胆嚢炎を起こし、強い腹痛を起こすことがあります。
このような場合は、積極的に手術を勧めています。
また、胆嚢ポリープは1cmを超える大きさの場合は、悪性の可能性があります。
当院では術前に超音波内視鏡検査(EUS)という精密検査を行います。
悪性の可能性が高いと判断されれば、周囲のリンパ節も切除する必要があるので、開腹手術になります。
悪性だとしても早期癌の可能性が高いと診断されれば、腹腔鏡下手術を行っています。
胆嚢の手術方法ですが、以前はおなかを20cm程度切開する開腹手術が中心でしたが、最近では腹腔鏡下手術を標準としています。
腹腔鏡下手術は開腹手術と異なり、1cm程度の傷を4カ所開けて、そこから専用の手術機器を出し入れして手術を行います。
傷が小さいので早期の社会復帰が可能です。しかし、すべての患者さんにこの手術ができるわけではありません。
特に、胆嚢炎が高度の場合や、開腹手術の既往がある方には、安全のために開腹手術を行います。
手術方法については、患者さんの要望にできる限り答えられるよう努めていますので、遠慮無く主治医に御相談ください。
胆嚢結石症は胆汁の成分が何らかの原因により結晶化してしまう病気です。
健康診断で胆嚢結石を指摘されただけならば、通常手術の必要はありません。しかし、中には脂肪分の多い食事を食べたときに胆嚢が収縮して、急性胆嚢炎を起こし、強い腹痛を起こすことがあります。
このような場合は、積極的に手術を勧めています。
また、胆嚢ポリープは1cmを超える大きさの場合は、悪性の可能性があります。
当院では術前に超音波内視鏡検査(EUS)という精密検査を行います。
悪性の可能性が高いと判断されれば、周囲のリンパ節も切除する必要があるので、開腹手術になります。
悪性だとしても早期癌の可能性が高いと診断されれば、腹腔鏡下手術を行っています。
胆嚢の手術方法ですが、以前はおなかを20cm程度切開する開腹手術が中心でしたが、最近では腹腔鏡下手術を標準としています。
腹腔鏡下手術は開腹手術と異なり、1cm程度の傷を4カ所開けて、そこから専用の手術機器を出し入れして手術を行います。
傷が小さいので早期の社会復帰が可能です。しかし、すべての患者さんにこの手術ができるわけではありません。
特に、胆嚢炎が高度の場合や、開腹手術の既往がある方には、安全のために開腹手術を行います。
手術方法については、患者さんの要望にできる限り答えられるよう努めていますので、遠慮無く主治医に御相談ください。
スタッフ紹介
松本 秀年(まつもと ひでとし)
院長
院長

患者さんへのメッセージ
当科では、上部消化管(食道・胃)、肝胆膵、下部消化管(大腸・肛門病)と臓器別の専門医がそれぞれの疾患を担当して、より最新で、ガイドラインに準ずる診療を目指しております。
1992年より腹腔鏡下胆嚢摘出術を開始し、鏡視下手術を導入し、2019年よりロボット支援手術を始めました。
外科診療・外科手術はチーム医療ですので、毎日の回診、術前検討会などで患者さんの情報を医局員で共有し、より良い、より適した医療を提供できるよう心がけております。よろしくお願い申し上げます。
1992年より腹腔鏡下胆嚢摘出術を開始し、鏡視下手術を導入し、2019年よりロボット支援手術を始めました。
外科診療・外科手術はチーム医療ですので、毎日の回診、術前検討会などで患者さんの情報を医局員で共有し、より良い、より適した医療を提供できるよう心がけております。よろしくお願い申し上げます。
専門分野
血管疾患、消化器外科
専門医資格等
- 日本外科学会専門医
- 日本脈管学会認定医・専門医
- 下肢静脈瘤血管内焼灼術実施医
関 博章(せき ひろあき)
外科部長
外科部長

患者さんへのメッセージ
消化器外科では胆石症、虫垂炎、鼠径ヘルニアなどの良性疾患および消化器癌、肝胆膵癌などの悪性疾患に対しそれぞれの専門領域の医師が対応しています。
地域医療支援病院として緊急手術が必要な患者さんを積極的に受け入れています。
治療に関しては安心して十分に納得していただけるように心がけていますので、わからないことがありましたら、気楽にお尋ねください。
地域医療支援病院として緊急手術が必要な患者さんを積極的に受け入れています。
治療に関しては安心して十分に納得していただけるように心がけていますので、わからないことがありましたら、気楽にお尋ねください。
専門分野
消化器外科全般
専門医資格等
- 日本外科学会専門医・指導医
- 日本消化器外科学会専門医・指導医
- 日本消化器病学会専門医・指導医
- 日本消化器内視鏡学会専門医・指導医
- 消化器がん外科治療認定医
- 日本がん治療学会がん治療認定医
- 腹部救急認定医
- インフェクションコントロールドクター
- 慶應義塾大学医学部客員講師(外科学)
西 知彦(にし ともひこ)
外科診療部長 兼消化器外科部長 兼医療安全管理センター長
外科診療部長 兼消化器外科部長 兼医療安全管理センター長
患者さんへのメッセージ
患者さんの病気の状態、年齢、持病、全身状態、人生観、ライフスタイルを考慮し、その患者さんにとって最もよいと思われる治療、自分がもしその患者さんならば受けたいと思う治療を提案し、実践します。
手術(開腹・開胸手術、鏡視下手術、ロボット手術)、内視鏡治療、放射線療法、化学療法、免疫療法、それらを組み合わせた集学的治療を行います。そのための研鑽を日々積んでいます。
手術(開腹・開胸手術、鏡視下手術、ロボット手術)、内視鏡治療、放射線療法、化学療法、免疫療法、それらを組み合わせた集学的治療を行います。そのための研鑽を日々積んでいます。
専門分野
消化器外科全般、消化管内視鏡全般、腹腔鏡手術
専門医資格等
- 日本外科学会専門医
- 日本消化器外科学会専門医・指導医
- 日本食道学会食道科認定医
- 日本消化器内視鏡学会専門医
- 日本がん治療学会がん治療認定医
- 消化器がん外科治療認定医
- 腹部救急認定医
- 内視鏡手術支援ロボット術者資格
- 藤田医科大学総合消化器外科客員講師
- 医学博士
須賀 淳(すが あつし)
呼吸器外科部長
呼吸器外科部長
患者さんへのメッセージ
肺癌、気胸、縦隔腫瘍、胸部外傷など呼吸器領域の外科的治療を担当いたします。安全、丁寧、迅速な対応を目指して診療にあたります。
専門分野
肺癌、気胸、縦隔腫瘍、胸部外傷
専門医資格等
- 日本外科学会 外科専門医・指導医
- 日本呼吸器外科学会 呼吸器外科専門医・評議員
- 日本呼吸器内視鏡学会 気管支鏡専門医・指導医
- 日本がん治療認定医機構 がん治療認定医
麻賀 創太(あさが そうた)
乳腺外科部長
乳腺外科部長

患者さんへのメッセージ
乳がんの治療では、手術、薬物、放射線といった方法の中から必要なものを組み合わせて進めてゆきますが、病状やがんの性質によっては複数の選択肢をご提示できることもあります。
多様な組み合わせの中から、あなたに合う治療方針を私たちのチームと一緒に考えてゆきましょう。
多様な組み合わせの中から、あなたに合う治療方針を私たちのチームと一緒に考えてゆきましょう。
専門分野
乳がんの診断、治療
専門医資格等
- 日本外科学会専門医・指導医
- 日本乳癌学会専門医・指導医
- がん治療認定医
- 日本オンコプラステックサージャリー学会登録医師
- 検診マンモグブラフィ読影認定医
- 乳がん検診超音波検査実施・判定医
嶋田 昌彦(しまだ あきひこ)
参事 兼 ブレストセンター長
参事 兼 ブレストセンター長
患者さんへのメッセージ
乳癌診療は診断から治療、経過観察を含めると10年以上の長期間で考えていく必要があり、関連各分野との密接な連携が重要です。
けいゆう病院は患者さん中心の乳腺外科(ブレストセンター)として、患者情報を共有し、多岐にわたる乳癌診療がけいゆう病院で完結できる“All in one”診療にあたっています。
けいゆう病院は患者さん中心の乳腺外科(ブレストセンター)として、患者情報を共有し、多岐にわたる乳癌診療がけいゆう病院で完結できる“All in one”診療にあたっています。
専門分野
乳癌の治療・診断、消化器癌
専門医資格等
- 日本外科学会専門医・指導医
- 日本乳癌学会乳腺専門医・指導医
- 日本消化器外科学会指導医
- 日本がん治療学会がん治療認定医
- 検診マンモグブラフィ読影認定医
- 医学博士
坂田 道生(さかた みちお)
参事
参事
患者さんへのメッセージ
質の高い診療をご提供できるように心がけております。
専門分野
乳癌、乳腺疾患
専門医資格等
- 日本外科学会専門医
- 乳腺専門医
松田 睦史(まつだ むつひと)
副部長
副部長
患者さんへのメッセージ
当科で大腸がん診療を主に担当しております。大腸がんは日本人で最も多いがんの一つであり、誰しもが罹患する可能性があります。普段から患者さんが少しでも安心して治療を行える環境を心がけております。
手術、化学療法、放射線療法などを組み合わせた集学的治療で根治を目指します。また大腸がん以外でも大腸憩室や直腸脱、虫垂炎などの良性疾患に対しても腹腔鏡手術を用いた低侵襲な手術を行っております。
手術、化学療法、放射線療法などを組み合わせた集学的治療で根治を目指します。また大腸がん以外でも大腸憩室や直腸脱、虫垂炎などの良性疾患に対しても腹腔鏡手術を用いた低侵襲な手術を行っております。
専門分野
大腸癌
専門医資格等
- 日本内視鏡外科学会技術認定医(大腸悪性)
- 日本外科学会専門医
- 日本消化器外科学会専門医
- 日本がん治療学会がん治療認定医
- 消化器がん外科治療認定医
- 内視鏡手術支援ロボット術者資格
田中 求(たなか もとむ)
Robotics executive adviser
Robotics executive adviser
患者さんへのメッセージ
「からだに負担の少ない “きずの小さな手術” を受けたい」という患者さんのご希望にお応えするかたちで、ロボット支援手術、胸腔鏡・腹腔鏡手術といった “きずの小さな手術” に特化して研鑽を積んできました。開腹歴がある患者さんにも大きな問題がなければ “きずの小さな手術” が提供できるようになっております。
わかりやすい丁寧な説明をこころがけております。病気や治療についての不安やわからないことなどあれば何でも質問してください。
わかりやすい丁寧な説明をこころがけております。病気や治療についての不安やわからないことなどあれば何でも質問してください。
専門分野
ロボット支援手術、食道癌・胃癌・そけいヘルニアに対する低侵襲手術
専門医資格等
- ロボット支援手術認定プロクター(胃切除)
- 日本内視鏡外科学会技術認定医(食道悪性)
- 日本食道学会食道外科専門医
- 日本食道学会食道科認定医
- 日本外科学会外科専門医・指導医
- 日本消化器外科学会専門医・指導医
- 消化器がん外科治療認定医
- 日本消化器内視鏡学会消化器内視鏡専門医・指導医
- 日本がん治療学会がん治療認定医
- 藤田医科大学総合消化器外科非常勤講師
- Fellow of American College of Surgeons
- 医学博士
後藤 愛(ごとう あい)
医長
医長
村上 恭亮(むらかみ きょうすけ)
医員
医員
外来担当表
| ※ は非常勤医です。 |
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | 土曜日 | |
| 初診 | 西 | 後藤 | 後藤 | 関 博章 | 松田 | - |
| 再来 | 安井※ | 関 博章 | 松田 | 松本 (紹介初診) |
西 | - |
| 初診・再来 | ローテーション | ローテーション | ローテーション | - | - | ローテーション |
| 乳腺外来 初診/再来 |
(午前)嶋田 | 坂田 | 麻賀/嶋田 | 麻賀 | (午前)坂田 | - |
| (午後)関 朋子※ | 嶋田(再診のみ) | (午後)嶋田 | ||||
| 呼吸器外来 初診/再来 |
- | 須賀 | 須賀 | - | - | - |
| 心臓血管外科 初診/再来 |
- | 第3 志水※ | - | - | - | - |
その他特記事項
消化器、乳腺、呼吸器外科において、対象となる症例は悪性疾患が中心です。そのため、外科においても手術だけでなく化学療法も重要となります。
当科では「消化器がん外科治療認定医」4名を有し、適切な治療を行っています。
当院は化学療法のための快適な外来治療室(リクライニングシート8台、ベッド2台)があり、長時間にわたる外来化学療法に対して、少しでも苦痛が軽減するように努めています。
当科では「消化器がん外科治療認定医」4名を有し、適切な治療を行っています。
当院は化学療法のための快適な外来治療室(リクライニングシート8台、ベッド2台)があり、長時間にわたる外来化学療法に対して、少しでも苦痛が軽減するように努めています。