耳鼻咽喉科
初診時は必ず紹介状をお持ちください
耳鼻咽喉科の初診はかかりつけ医からの紹介状が必要です。紹介状をお持ちでない方は、医学的に緊急診察が必要と判断される場合を除き、受診できませんのでご留意ください。
耳の診療
1. 難聴の診療
~聞こえが悪くて困っている全ての患者さんの助けになりたい。難聴を放っておかないで~
難聴には「治る」難聴と、「治らない」難聴があります。急激に発症した難聴でもゆっくりと進行した難聴でも治るものと治らないものがありますので、まずは耳鼻咽喉科に受診していただき、診察をして、検査をして、診断を付けることが大切です。
ここでいう「治る難聴」とは適切なタイミングで適切な治療(薬、手術)をすることにより、治る可能性がある難聴のことを指します。「治らない難聴」とは薬や手術などの治療では治らない難聴のことをさします。
治る難聴の代表として突発性難聴、滲出性中耳炎、慢性中耳炎、伝音難聴(先天性耳小骨奇形、外傷性耳小骨離断、耳硬化症)などがあり、治らない難聴の代表として加齢性難聴、先天性難聴、遺伝性難聴、特発性難聴が挙げられます。治る難聴でも治療のタイミングが遅れたり、難聴の程度が重症の場合は治らないこともあります。
難聴には「治る」難聴と、「治らない」難聴があります。急激に発症した難聴でもゆっくりと進行した難聴でも治るものと治らないものがありますので、まずは耳鼻咽喉科に受診していただき、診察をして、検査をして、診断を付けることが大切です。
ここでいう「治る難聴」とは適切なタイミングで適切な治療(薬、手術)をすることにより、治る可能性がある難聴のことを指します。「治らない難聴」とは薬や手術などの治療では治らない難聴のことをさします。
治る難聴の代表として突発性難聴、滲出性中耳炎、慢性中耳炎、伝音難聴(先天性耳小骨奇形、外傷性耳小骨離断、耳硬化症)などがあり、治らない難聴の代表として加齢性難聴、先天性難聴、遺伝性難聴、特発性難聴が挙げられます。治る難聴でも治療のタイミングが遅れたり、難聴の程度が重症の場合は治らないこともあります。
突発性難聴
原因はまだよくわかっていませんが、急に片方の耳の聞こえが悪くなる内耳の病気です。症状の特徴としてある日ある時突然片方の難聴に気が付きます。耳がつまった感じや耳鳴り、めまいがでることもあります。治療は副腎皮質ステロイドという薬を中心とした薬物療法となります。治療は発症からなるべく早期に行ったほうが効果は高いと言われております。ただすべての患者さんに治療効果があるわけではなく、適切な時期に適切な治療をしたとしても、完全に元の聴力に戻る人が3分の1、聴力は改善するが元の聴力までは戻らない人が3分の1、全く聴力が良くならない人が3分の1と言われております。
けいゆう病院では難聴の程度が悪い重症例に対しては10日間の副腎皮質ステロイドの点滴加療を行っております。また内耳の血流改善が期待できるプロスタグランジン製剤も併用しております。糖尿病などの合併症のある方や高齢の方、難聴が重症の方には入院による治療を勧めております。外来通院による治療を希望される患者さんには平日は耳鼻咽喉科外来で、休日は救急外来で点滴を行っております。また難聴の程度が比較的悪くない軽症例の患者さんには飲み薬による治療も行っております。なお高気圧酸素療法を希望される患者さんには治療設備のある他施設を紹介しております。
けいゆう病院では難聴の程度が悪い重症例に対しては10日間の副腎皮質ステロイドの点滴加療を行っております。また内耳の血流改善が期待できるプロスタグランジン製剤も併用しております。糖尿病などの合併症のある方や高齢の方、難聴が重症の方には入院による治療を勧めております。外来通院による治療を希望される患者さんには平日は耳鼻咽喉科外来で、休日は救急外来で点滴を行っております。また難聴の程度が比較的悪くない軽症例の患者さんには飲み薬による治療も行っております。なお高気圧酸素療法を希望される患者さんには治療設備のある他施設を紹介しております。
滲出性中耳炎
中耳に水(滲出液)が溜まってしまう病気のことで、お子様に多い病気です。水は徐々に溜まり、徐々に鼓膜の動きが悪くなるため、難聴も比較的ゆっくりと進行します。中耳と鼻の奥の間には耳管という管があります。この耳管は中耳の換気を行っているため、何らかの原因(鼻の炎症やアデノイドの腫れなど)で耳管の機能が悪くなると滲出液が溜まってしまいます。お子様は大人と比べると耳管が短く、鼻の炎症も起こしやすいため、滲出性中耳炎になりやすいと言われております。治療は鼻の炎症を改善し、耳管の機能を回復させる抗生物質を長期に内服することと、3ヵ月程度抗生物質を飲んでいても治療効果が弱いようなら鼓膜に小さな穴をあけ、中耳の中の滲出液を吸い出したり、鼓膜の穴がすぐに閉じてしまわないように鼓膜にチューブを挟み込み、中耳の換気を確保する手術が行われます。特にお子様の場合、小学校入学前の数年間は中耳腔が換気されることにより中耳の周囲の骨が発育し、将来的な中耳炎の発症を予防できると言われているため、必要があればチューブ手術の適応となります。
けいゆう病院ではレントゲン検査や内視鏡検査で耳の周りの骨の発育やアデノイドの大きさを確認し、お子様の恐怖感や痛みを感じさせずに、安全に手術を行うため、全身麻酔をかけてチューブ手術を施行しております。実際の手術時間は15分~30分程度で、入院期間は2泊3日です。
けいゆう病院ではレントゲン検査や内視鏡検査で耳の周りの骨の発育やアデノイドの大きさを確認し、お子様の恐怖感や痛みを感じさせずに、安全に手術を行うため、全身麻酔をかけてチューブ手術を施行しております。実際の手術時間は15分~30分程度で、入院期間は2泊3日です。
慢性中耳炎
鼓膜に穴があいていて聞こえが悪くなったり、耳だれが出たりする病気です。2.中耳炎の手術で詳しく説明いたします。
加齢性難聴
老人性難聴とも呼ばれている難聴で、年齢の影響(老化現象)による難聴です。一般的には40歳頃より耳の老化は始まりますが、高い音を担当している細胞からダメージを受けますので、高い音から徐々に聞こえが悪くなります。加齢がすすみ、難聴が進行してくると普段会話をしている高さの音が聞こえにくくなり、生活に不自由を感じるようになります。聞き返しや聞き間違いが多くなり、テレビの音も大きくなります。徐々に家族や仲間との会話も聞き取りにくくなり、適当に返事をしてしまったり、会話がおっくうになってしまったりする人もいます。しかも加齢性難聴は老化現象ですので、治す薬はありません。最近の研究では難聴があると認知症になる可能性が高くなると言われており、2015年に厚生労働省から発表された「新オレンジプラン」でも難聴は認知症の危険因子とされています。難聴により生活に不自由が出てくるようなら補聴器を使うことを考える目安となります。ただ補聴器は適切な補聴器を適切な方法で慣らしながら使用しないと使えるようにはなりません。けいゆう病院では補聴器外来で対応しておりますので詳しくは、5.補聴器外来をご覧ください。
先天性難聴
生まれつきの難聴のことで、1000人に1人の割合で生まれ、先天性疾患の中で最も頻度が高い疾患です。近年新生児聴覚スクリーニング検査の普及により出生時に産科で聴力の簡易検査を行うことにより1ヵ月以内に難聴の可能性のある児をすくい上げることが出来るようになりました。難聴の可能性のある児は聴覚精密検査や画像検査を行うことにより3ヵ月以内に難聴の原因を調べることが出来るようになり、6ヵ月以内に補聴器や人工内耳による支援・療育を開始すれば言葉を覚えること(言語の獲得)が出来るようになりますよ、という1-3-6ルールというものがあります。
けいゆう病院では新生児聴覚スクリーニング検査で難聴の可能性があると指摘されたお子様に対し、ABRという脳波を使った聴覚の精密検査を行っております。検査は耳鼻咽喉科専属で聴覚専門の臨床検査技師が行います。検査の結果、難聴と診断されたお子様は今後の治療や療育のために小児専門の病院(神奈川県立こども医療センターや国立成育医療センターなど)に紹介させていただきます。
けいゆう病院では新生児聴覚スクリーニング検査で難聴の可能性があると指摘されたお子様に対し、ABRという脳波を使った聴覚の精密検査を行っております。検査は耳鼻咽喉科専属で聴覚専門の臨床検査技師が行います。検査の結果、難聴と診断されたお子様は今後の治療や療育のために小児専門の病院(神奈川県立こども医療センターや国立成育医療センターなど)に紹介させていただきます。
遺伝性難聴
遺伝子の異常によって引き起こされる難聴です。生まれつきの難聴もあれば成長の段階で発症したり、成人してから発症したりするものもあります。症状が難聴だけのものもあれば難聴以外の随伴症状を伴うものまで多種多様です。
けいゆう病院では遺伝子検査を希望される難聴患者さんは臨床遺伝専門医の資格を持っている耳鼻咽喉科医のいる施設(慶應義塾大学病院や国立病院機構東京医療センター、横浜市立大学付属病院など)に紹介させていただいております。
けいゆう病院では遺伝子検査を希望される難聴患者さんは臨床遺伝専門医の資格を持っている耳鼻咽喉科医のいる施設(慶應義塾大学病院や国立病院機構東京医療センター、横浜市立大学付属病院など)に紹介させていただいております。
伝音難聴(先天性耳小骨奇形、外傷性耳小骨離断、耳硬化症)
伝音難聴とは突発性難聴や加齢性難聴のような内耳の障害でおこる難聴(感音難聴)と違い、鼓膜や中耳といった音を内耳に伝えるための経路に障害があるために引き起こされる難聴です。その中でも鼓膜に穴があいておらず、中耳の中にも炎症が無い伝音難聴があり、手術をすることにより音を内耳に伝える仕組みを作り直す(伝音再建)ことにより難聴を改善することが出来ます。
その代表的な病気が先天性耳小骨奇形と外傷性耳小骨離断と耳硬化症です。先天性耳小骨奇形は生まれつき耳小骨(中耳に存在する音を内耳に伝えるための小さな骨)が硬くて動きが悪いものや生まれつき耳小骨の一部が欠損しているものなどがあります。外傷性耳小骨離断とは事故や衝撃により耳小骨が骨折したり、脱臼したりして難聴となる病気です。耳硬化症とは年齢とともに耳小骨の動きが悪くなり、徐々に難聴が進行する病気です(参考論文①)。先天性耳小骨欠損や先天性耳小骨離断、外傷性耳小骨離断には鼓室形成術という手術を、先天性耳小骨固着や耳硬化症にはアブミ骨手術という手術を行います。
けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が鼓室形成術で87.5%、アブミ骨手術で80%となります(2014年‐2019年)。手術は全身麻酔で行い、手術時間は3時間程度です。入院は1週間です。
その代表的な病気が先天性耳小骨奇形と外傷性耳小骨離断と耳硬化症です。先天性耳小骨奇形は生まれつき耳小骨(中耳に存在する音を内耳に伝えるための小さな骨)が硬くて動きが悪いものや生まれつき耳小骨の一部が欠損しているものなどがあります。外傷性耳小骨離断とは事故や衝撃により耳小骨が骨折したり、脱臼したりして難聴となる病気です。耳硬化症とは年齢とともに耳小骨の動きが悪くなり、徐々に難聴が進行する病気です(参考論文①)。先天性耳小骨欠損や先天性耳小骨離断、外傷性耳小骨離断には鼓室形成術という手術を、先天性耳小骨固着や耳硬化症にはアブミ骨手術という手術を行います。
けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が鼓室形成術で87.5%、アブミ骨手術で80%となります(2014年‐2019年)。手術は全身麻酔で行い、手術時間は3時間程度です。入院は1週間です。
参考論文① 鼓膜所見が正常である一側性伝音難聴12例の検討.
山田 浩之(けいゆう病院 耳鼻咽喉科), 大石 直樹, 中山 梨絵, 上野 真史, 小川 郁 Otology Japan 30巻2号 Page112-121
山田 浩之(けいゆう病院 耳鼻咽喉科), 大石 直樹, 中山 梨絵, 上野 真史, 小川 郁 Otology Japan 30巻2号 Page112-121
特発性難聴
突発性難聴と病気の名前は似ていますが異なる病気です。原因はよくわかっておりませんが両耳の聞こえが徐々に悪くなる感音難聴です。遺伝子が関連している場合もありますが、その他にも異なった原因があると思われます。治療効果が証明されている薬は無く、進行を遅らせる方法もありません。難聴による不自由が出てくるようなら補聴器をすることにより対応を行います。補聴器に関しましては、5.補聴器外来に詳しく書いてありますのでご覧ください。徐々に難聴が進行し、補聴器では対応できないレベルにまで進行した場合には人工内耳という医療器機を手術で内耳に挿入し、聴力を再獲得する治療があります。
けいゆう病院は人工内耳の手術施設基準を満たしている病院です。また聴覚専門の言語聴覚士もおり、手術後のリハビリテーションも行うことが出来ます。
けいゆう病院は人工内耳の手術施設基準を満たしている病院です。また聴覚専門の言語聴覚士もおり、手術後のリハビリテーションも行うことが出来ます。
2. 中耳炎の手術
~中耳炎手術の考え方と手術成績~
慢性中耳炎
はな風邪をひいたあとなどに急に耳が痛くなり、熱が出る病気を急性中耳炎と呼びます。中耳の中に膿が溜まり、鼓膜を破って外耳道に出てくると耳だれとなります。抗生物質を飲んだり、点耳薬を耳にさしたりして治療します。一方慢性中耳炎とは、慢性的に鼓膜に穴があいていている状態のことをさし、難聴の原因となります。鼓膜の穴の大きさや中耳の中の慢性的な炎症の状態により難聴の程度は変わってきます。持続的な感染があると耳だれの症状もあります。治療は手術により鼓膜の穴をふさぎ、聞こえを良くし、耳だれを止めることになります。
慢性中耳炎の手術治療には大きく分けて3つの方法があります。鼓膜の穴の大きさや穴の位置により耳の穴から手術を行うか(耳内法)、耳の後ろの皮膚を切開し、耳の後方から手術を行うか(耳後部法)を決定いたします。また鼓膜の穴を模擬的に紙でふさぎ、どの程度聴力が改善するかを検査で調べる(パッチテスト)ことにより、鼓膜の手術だけで聴力改善が可能なのか、もしくは中耳の中の音を伝える小さな骨(耳小骨)の手術も同時に行わなければ聴力が改善しないのかがある程度わかります。手術は手術用の顕微鏡を使って行います。顕微鏡を使わずに内視鏡を主に使用した耳の手術(経外耳道的内視鏡下耳科手術)は行っておりません。
慢性中耳炎の手術治療には大きく分けて3つの方法があります。鼓膜の穴の大きさや穴の位置により耳の穴から手術を行うか(耳内法)、耳の後ろの皮膚を切開し、耳の後方から手術を行うか(耳後部法)を決定いたします。また鼓膜の穴を模擬的に紙でふさぎ、どの程度聴力が改善するかを検査で調べる(パッチテスト)ことにより、鼓膜の手術だけで聴力改善が可能なのか、もしくは中耳の中の音を伝える小さな骨(耳小骨)の手術も同時に行わなければ聴力が改善しないのかがある程度わかります。手術は手術用の顕微鏡を使って行います。顕微鏡を使わずに内視鏡を主に使用した耳の手術(経外耳道的内視鏡下耳科手術)は行っておりません。
1)鼓膜形成術
鼓膜形成術は文字通り鼓膜の穴を塞ぐ手術です。耳の穴から手術を行います。鼓膜の穴が比較的小さい患者さんや耳の穴がまっすぐで鼓膜が良く見える患者さんがこの手術の良い適応となります。手術時間は1時間程度で、局所麻酔で手術を行います。手術に対する恐怖感が強く心配な方には全身麻酔でも行うことが出来ます。局所麻酔の場合、日帰りもしくは1泊2日で、全身麻酔の場合は2泊3日の入院期間となります。けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が90%となります(2014年‐2019年)。一般的には鼓膜形成術よりも次に説明する鼓室形成術(耳小骨温存型)の方が手術成績は良好であると言われております。
鼓膜形成術は文字通り鼓膜の穴を塞ぐ手術です。耳の穴から手術を行います。鼓膜の穴が比較的小さい患者さんや耳の穴がまっすぐで鼓膜が良く見える患者さんがこの手術の良い適応となります。手術時間は1時間程度で、局所麻酔で手術を行います。手術に対する恐怖感が強く心配な方には全身麻酔でも行うことが出来ます。局所麻酔の場合、日帰りもしくは1泊2日で、全身麻酔の場合は2泊3日の入院期間となります。けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が90%となります(2014年‐2019年)。一般的には鼓膜形成術よりも次に説明する鼓室形成術(耳小骨温存型)の方が手術成績は良好であると言われております。
2)鼓室形成術(耳小骨温存型)
耳の後ろの皮膚を切開し、耳後部から鼓膜にアプローチして鼓膜を塞ぐ手術です。鼓膜の穴が比較的大きな患者さんで、前述のパッチテストで聴力が改善した患者さんがこの手術の良い適応となります。手術時間は1時間30分~2時間程度です。術後は耳の穴の中にスポンジ状の詰め物をして新しい鼓膜を保持、保護いたします。術後5日目に耳の後ろの傷の抜糸をいたします。入院期間は1週間程度です。耳の周囲の髪の毛を切る必要はありません。けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が93%です(2014年‐2019年)。一般的には鼓膜形成術よりも鼓室形成術(耳小骨温存型)のほうが手術成績は良好であると言われております。
耳の後ろの皮膚を切開し、耳後部から鼓膜にアプローチして鼓膜を塞ぐ手術です。鼓膜の穴が比較的大きな患者さんで、前述のパッチテストで聴力が改善した患者さんがこの手術の良い適応となります。手術時間は1時間30分~2時間程度です。術後は耳の穴の中にスポンジ状の詰め物をして新しい鼓膜を保持、保護いたします。術後5日目に耳の後ろの傷の抜糸をいたします。入院期間は1週間程度です。耳の周囲の髪の毛を切る必要はありません。けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が93%です(2014年‐2019年)。一般的には鼓膜形成術よりも鼓室形成術(耳小骨温存型)のほうが手術成績は良好であると言われております。
3)鼓室形成術(耳小骨再建型)
先述のパッチテストで聴力の改善が不十分であった患者さんがこの手術の良い適応となります。難聴の原因として鼓膜に穴があいていることの他に耳小骨の動きが悪かったり、耳小骨の周りに炎症性の物質が癒着していたりすることがあるため、鼓膜を塞ぐだけでは聴力改善が不十分となります。このような患者さんには耳小骨の一部を摘出し、新たな音の伝わりを作り直すことが必要となります(伝音再建)。手術時間は2時間30分~3時間程度です。術後は耳の穴の中にスポンジ状の詰め物をして新しい鼓膜を保持、保護いたします。術後5日目に耳の後ろの傷の抜糸をいたします。入院期間は1週間程度です。耳の周囲の髪の毛を切る必要はありません。一般的に鼓室形成術(耳小骨再建型)を行う患者さんのほうが中耳の炎症が高度のため聴力改善率は低いと言われておりますが、けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が73.7%(2014年‐2019年)です。
先述のパッチテストで聴力の改善が不十分であった患者さんがこの手術の良い適応となります。難聴の原因として鼓膜に穴があいていることの他に耳小骨の動きが悪かったり、耳小骨の周りに炎症性の物質が癒着していたりすることがあるため、鼓膜を塞ぐだけでは聴力改善が不十分となります。このような患者さんには耳小骨の一部を摘出し、新たな音の伝わりを作り直すことが必要となります(伝音再建)。手術時間は2時間30分~3時間程度です。術後は耳の穴の中にスポンジ状の詰め物をして新しい鼓膜を保持、保護いたします。術後5日目に耳の後ろの傷の抜糸をいたします。入院期間は1週間程度です。耳の周囲の髪の毛を切る必要はありません。一般的に鼓室形成術(耳小骨再建型)を行う患者さんのほうが中耳の炎症が高度のため聴力改善率は低いと言われておりますが、けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が73.7%(2014年‐2019年)です。
真珠腫性中耳炎
真珠腫性中耳炎とは真珠腫という白色のつやつやした炎症性の物質が中耳の骨を壊しながら進展する病気で、幼少時から中耳炎を繰り返していたような、耳管の働きが悪い方に発症することが多いと言われております。耳管とは中耳と鼻の奥をつないでいる管のことで、その働きは中耳腔の空気を換気することです。この耳管の働きが幼少時から悪い人は真珠腫になりやすいのです。
この真珠腫を治療せずに放置しておくとどうなるでしょうか?中耳の周囲には顔面神経(顔の筋肉を動かす神経)や鼓索神経(味覚を感じる神経)、内耳(聞こえのセンサーとバランスのセンサー)、脳といった大切なものが存在します。真珠腫を治療せずに放っておくと骨の破壊がすすみこれらの大切なものに炎症が波及すると顔の筋肉が動かなくなったり(顔面神経麻痺)、部分的に味がわからなくなったり(鼓索神経麻痺)、難聴が悪化したり(感音難聴)、めまいが出現したり、最悪の場合には脳を包んでいる膜が炎症を起こしたり(髄膜炎)、脳の中に膿の塊が出来てしまったり(脳膿瘍)します。ですから真珠腫は発見された時点で、大きくなる前に手術で取り除くことが重要となります。
一方で真珠腫性中耳炎は非常に再発をすることが多い病気と言われております。真珠腫は少しでも取り残しがあるとそこから再発をします。また、完全に取り除いたとしても手術により耳管の働きが改善するわけではないので、また新たに真珠腫が出来てしまう(再形成)こともあります。したがって病院によっては真珠腫の手術をする場合に、必ず1年後に再手術を行い、再発病変があれば取り除き、無ければそのまま手術を終了する二期的手術を行っているところもあります。
けいゆう病院での真珠腫性中耳炎に対する手術のコンセプトは、1)真珠腫を完全に取り除く、2)真珠腫を再発させない、3)聞こえをよくする、4)術後の観察・処置を簡単にする、5)二期的手術は行わない、の5つです。以下、順番に説明してまいります。手術は手術用の顕微鏡を使って行います。
この真珠腫を治療せずに放置しておくとどうなるでしょうか?中耳の周囲には顔面神経(顔の筋肉を動かす神経)や鼓索神経(味覚を感じる神経)、内耳(聞こえのセンサーとバランスのセンサー)、脳といった大切なものが存在します。真珠腫を治療せずに放っておくと骨の破壊がすすみこれらの大切なものに炎症が波及すると顔の筋肉が動かなくなったり(顔面神経麻痺)、部分的に味がわからなくなったり(鼓索神経麻痺)、難聴が悪化したり(感音難聴)、めまいが出現したり、最悪の場合には脳を包んでいる膜が炎症を起こしたり(髄膜炎)、脳の中に膿の塊が出来てしまったり(脳膿瘍)します。ですから真珠腫は発見された時点で、大きくなる前に手術で取り除くことが重要となります。
一方で真珠腫性中耳炎は非常に再発をすることが多い病気と言われております。真珠腫は少しでも取り残しがあるとそこから再発をします。また、完全に取り除いたとしても手術により耳管の働きが改善するわけではないので、また新たに真珠腫が出来てしまう(再形成)こともあります。したがって病院によっては真珠腫の手術をする場合に、必ず1年後に再手術を行い、再発病変があれば取り除き、無ければそのまま手術を終了する二期的手術を行っているところもあります。
けいゆう病院での真珠腫性中耳炎に対する手術のコンセプトは、1)真珠腫を完全に取り除く、2)真珠腫を再発させない、3)聞こえをよくする、4)術後の観察・処置を簡単にする、5)二期的手術は行わない、の5つです。以下、順番に説明してまいります。手術は手術用の顕微鏡を使って行います。
1)真珠腫を完全に取り除く
中耳の周りは様々な大切なものがあり、またそれらが骨の中で複雑に絡み合っています。そして真珠腫は骨の中の隅々にまで進展するため、見えない部分があると取り残してしまうことになります。真珠腫を完全に取り除くためには耳の中の骨を広く削り、完全に真珠腫が見える状態にして手術を行います。見えないところがなければ取り残すことは無い、と言う考えのもと、手術を行っております。
中耳の周りは様々な大切なものがあり、またそれらが骨の中で複雑に絡み合っています。そして真珠腫は骨の中の隅々にまで進展するため、見えない部分があると取り残してしまうことになります。真珠腫を完全に取り除くためには耳の中の骨を広く削り、完全に真珠腫が見える状態にして手術を行います。見えないところがなければ取り残すことは無い、と言う考えのもと、手術を行っております。
2)真珠腫を再発させない
先ほども述べましたが、真珠腫は取り残しても再発しますし、取りきったとしてもまた新たに出来てしまうこともあります。真珠腫が出来てしまう原因の一つに耳管の働きが悪いことが挙げられます。手術をすることにより耳管の働きが良くなるわけではありませんので、中耳の空間を手術の前と同じ形にしてしまうと同じ事が繰り返され、数年たつと再発してしまうことが非常に多いです。ですから耳管の働きが悪くても真珠腫が出来ない工夫を行っています。手術後の状態をそれぞれ患者さんの耳管の働きに見合った形態にすることで再発を防いでおります。
先ほども述べましたが、真珠腫は取り残しても再発しますし、取りきったとしてもまた新たに出来てしまうこともあります。真珠腫が出来てしまう原因の一つに耳管の働きが悪いことが挙げられます。手術をすることにより耳管の働きが良くなるわけではありませんので、中耳の空間を手術の前と同じ形にしてしまうと同じ事が繰り返され、数年たつと再発してしまうことが非常に多いです。ですから耳管の働きが悪くても真珠腫が出来ない工夫を行っています。手術後の状態をそれぞれ患者さんの耳管の働きに見合った形態にすることで再発を防いでおります。
3)聞こえをよくする
多くの耳の手術の目的は聞こえをよくすることを第一としていますが、真珠腫性中耳炎の場合、聞こえが良くなっても再発してしまっては手術をした意味が薄れてしまいます。かといって再発しなければ聞こえが良くならなくてもよいという考えは決して成り立ちません。少しでも術後の聞こえをよくするために様々な工夫をしています。まったく異常が無い状態の聞こえにまで改善することは難しいですが、手術をする前の聞こえより少しでも良くなることを目指しております。けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が82.1%です(2014年‐2019年)。
多くの耳の手術の目的は聞こえをよくすることを第一としていますが、真珠腫性中耳炎の場合、聞こえが良くなっても再発してしまっては手術をした意味が薄れてしまいます。かといって再発しなければ聞こえが良くならなくてもよいという考えは決して成り立ちません。少しでも術後の聞こえをよくするために様々な工夫をしています。まったく異常が無い状態の聞こえにまで改善することは難しいですが、手術をする前の聞こえより少しでも良くなることを目指しております。けいゆう病院での手術成績は日本耳科学会のガイドラインによる聴力改善率が82.1%です(2014年‐2019年)。
4)術後の処置・観察を簡単にする
手術により耳の穴の骨と皮膚を取り除くと、なかなか正常な皮膚が再生せずに、じくじく、じめじめしてしまいます。そこにばい菌が感染すると持続的に耳だれが出るようになってしまいます。この手術方法を「オープン法」と言いますが、昔の中耳手術はこの方法が多く採用されていました。けいゆう病院では術後の処置が最小限になるよう、「クローズ法」で手術を行っております。耳の穴の骨と皮膚が取り除かれた部位は側頭筋膜という膜を耳の上の方から採取し、皮膚の代わりになるように接着させています。また術後耳の奥の観察と掃除を容易にするために、耳の穴の入り口を少しだけ広げる手術もしております。
手術により耳の穴の骨と皮膚を取り除くと、なかなか正常な皮膚が再生せずに、じくじく、じめじめしてしまいます。そこにばい菌が感染すると持続的に耳だれが出るようになってしまいます。この手術方法を「オープン法」と言いますが、昔の中耳手術はこの方法が多く採用されていました。けいゆう病院では術後の処置が最小限になるよう、「クローズ法」で手術を行っております。耳の穴の骨と皮膚が取り除かれた部位は側頭筋膜という膜を耳の上の方から採取し、皮膚の代わりになるように接着させています。また術後耳の奥の観察と掃除を容易にするために、耳の穴の入り口を少しだけ広げる手術もしております。
5)二期的手術は行わない
真珠腫性中耳炎は非常に再発しやすい病気です。手術をしてから1年間くらい間を開けて、真珠腫の再発が無いかどうか確認するための手術を二期的手術といいます。病院によっては必ず二期的手術を行っているところもあります。しかし1年のうちに2回も耳の手術をするという事は患者さんにとってはものすごい負担になります。入院も2回、手術も2回、しかも再発をしていなければ何もしないで手術は終了となります。
けいゆう病院では患者さんの負担を軽減するためになるべく1回の手術で完全に真珠腫をとりきる工夫をしております。そして手術から1年の時点で再発をしていないかどうか、確認するために特別なMRIの検査(PROPELLER法)を行っております。この検査は身体に負担をかけることなく、3㎜の小ささの再発病変まで見つけることが出来ます(参考論文②)。再発が無さそうでしたらまた1年後にMRIの検査を行います。MRI検査の結果、再発の可能性が高い場合は患者さんの予定に合わせて再手術を予定することとなります。
以上、長くなりましたがけいゆう病院耳鼻咽喉科の真珠腫性中耳炎診療の考え方について述べました。
真珠腫性中耳炎は非常に再発しやすい病気です。手術をしてから1年間くらい間を開けて、真珠腫の再発が無いかどうか確認するための手術を二期的手術といいます。病院によっては必ず二期的手術を行っているところもあります。しかし1年のうちに2回も耳の手術をするという事は患者さんにとってはものすごい負担になります。入院も2回、手術も2回、しかも再発をしていなければ何もしないで手術は終了となります。
けいゆう病院では患者さんの負担を軽減するためになるべく1回の手術で完全に真珠腫をとりきる工夫をしております。そして手術から1年の時点で再発をしていないかどうか、確認するために特別なMRIの検査(PROPELLER法)を行っております。この検査は身体に負担をかけることなく、3㎜の小ささの再発病変まで見つけることが出来ます(参考論文②)。再発が無さそうでしたらまた1年後にMRIの検査を行います。MRI検査の結果、再発の可能性が高い場合は患者さんの予定に合わせて再手術を予定することとなります。
以上、長くなりましたがけいゆう病院耳鼻咽喉科の真珠腫性中耳炎診療の考え方について述べました。
参考論文② 真珠腫診断におけるPROPELLER法によるnon-echo planar imaging拡散強調MRIの有用性と他覚的評価法の可能性.
山田 浩之(けいゆう病院 耳鼻咽喉科), 大石 直樹, 神崎 晶, 小川 郁 日本耳鼻咽喉科学会会報 120巻5号 Page714-721
山田 浩之(けいゆう病院 耳鼻咽喉科), 大石 直樹, 神崎 晶, 小川 郁 日本耳鼻咽喉科学会会報 120巻5号 Page714-721
3. 顔面神経麻痺の診療
~適切な初期治療から予後判定検査、手術、リハビリテーションまで~
顔面神経麻痺は片方の顔の筋肉が急に動かなくなる病気です。口の周りの筋肉が動かなくなると水を飲んだ時やうがいをした時に口から水が漏れてしまいます。目の周りの筋肉が動かなくなると目が閉じにくくなり乾燥してしまいます。笑顔を作ってもひきつった笑顔になってしまいます。顔面神経は顔の筋肉を動かすための神経ですが、脳から出てくると耳の中の骨を通って顔の筋肉に到達します。神経の障害は脳では無く、耳の中で起きているため、耳鼻咽喉科で専門的にみる病気の一つとなっています。耳の骨の中の神経の根っこ(神経節)で、ある種のウイルスが炎症を起こすため、神経全体が腫れてしまい、麻痺を起こします。ヘルぺスウイルスが原因の麻痺をベル麻痺、帯状疱疹ウイルスが原因の麻痺をハント症候群といい、耳の皮膚にも炎症が出たり、難聴になったりこともあります。
けいゆう病院では麻痺の程度が悪い重症例に対しては10日間の副腎皮質ステロイドの点滴加療を行っております。またウイルスの増殖を抑える抗ウイルス薬も併用しております。糖尿病などの合併症のある方や高齢の方、麻痺が重症の方には入院による治療を勧めておりますが、外来通院による治療を希望される患者さんには平日は耳鼻咽喉科外来で、休日は救急外来で点滴を行っております。また麻痺の程度が比較的悪くない軽症例の患者さんには飲み薬による治療も行っております。ベル麻痺の場合、このような初期治療を行うことによって90%の患者さんが完治すると言われております。
ただ、治るまでには時間がかかり、早い方でも1ヵ月、平均で3-4か月、長くて6ヵ月~1年かかることもあります。一方でこの治療を適切な時期に行ったとしても10%の患者さんには麻痺が残ると言われております。全く改善しない場合もあります。もし自分が顔面神経麻痺になったときに麻痺が治るのか、治らないのか、とても重要なことだと思います。
けいゆう病院では筋電図(electroneurography ENoG)という検査を行うことにより、麻痺が治る可能性が高いのか、治らない可能性が高いのか、治るとしたらどれくらいの時間がかかるのかを調べています。そしてもし筋電図検査で治らない可能性の方が高いと診断された場合には顔面神経減圧術という手術をお勧めしております。顔面神経は耳の中の骨の中のトンネルを通っています。そのトンネルは狭いため、神経が炎症で腫れてしまうとトンネルのスペースいっぱいに腫れあがり、それ以上に腫れようとしますが骨のトンネルは固いため、それ以上腫れることが出来なくなり、圧が神経にかかるようになります。神経は狭いトンネルの中で締め付けられてしまうのです。その状態の神経の負荷を少しでも軽減するために手術で骨のトンネルを削り、神経を露出させ、神経の圧迫を解除してあげるという手術です。ただし手術の効果は確実なものとは言えず、手術を行わない病院もありますが、「顔面神経麻痺診療の手引き」では麻痺が出現してから2週間以内の手術であれば有効であると推奨しています。
けいゆう病院では筋電図検査を2回行い、なるべく2週間以内に手術が可能になるよう工夫しておりますが、麻痺が出現してから4週間前後までは手術の効果がある患者さんもいるため、患者さんと相談しながら手術をするかしないかを決定しています(参考論文③)。
顔面神経麻痺が高度であった場合、たとえ麻痺が改善しても後遺症が出現することがあります。これは神経が回復する過程で誤った回復をしてしまうと出現すると言われています。代表的な後遺症として「病的共同運動」というものがあります。これは眼をつぶると勝手に口が動いてしまう、口を動かすと勝手に眼が狭まってしまうという後遺症で非常に不快なものです。また後遺症は一度出現すると完全に治ることはありません。けいゆう病院では顔面神経麻痺後の後遺症をなるべく起こさないようにするリハビリテーションや後遺症が出現してしまった際の治療(ボツリヌス毒素注射による病的共同運動やけいれんの軽減)も行っております。
顔面神経麻痺は片方の顔の筋肉が急に動かなくなる病気です。口の周りの筋肉が動かなくなると水を飲んだ時やうがいをした時に口から水が漏れてしまいます。目の周りの筋肉が動かなくなると目が閉じにくくなり乾燥してしまいます。笑顔を作ってもひきつった笑顔になってしまいます。顔面神経は顔の筋肉を動かすための神経ですが、脳から出てくると耳の中の骨を通って顔の筋肉に到達します。神経の障害は脳では無く、耳の中で起きているため、耳鼻咽喉科で専門的にみる病気の一つとなっています。耳の骨の中の神経の根っこ(神経節)で、ある種のウイルスが炎症を起こすため、神経全体が腫れてしまい、麻痺を起こします。ヘルぺスウイルスが原因の麻痺をベル麻痺、帯状疱疹ウイルスが原因の麻痺をハント症候群といい、耳の皮膚にも炎症が出たり、難聴になったりこともあります。
けいゆう病院では麻痺の程度が悪い重症例に対しては10日間の副腎皮質ステロイドの点滴加療を行っております。またウイルスの増殖を抑える抗ウイルス薬も併用しております。糖尿病などの合併症のある方や高齢の方、麻痺が重症の方には入院による治療を勧めておりますが、外来通院による治療を希望される患者さんには平日は耳鼻咽喉科外来で、休日は救急外来で点滴を行っております。また麻痺の程度が比較的悪くない軽症例の患者さんには飲み薬による治療も行っております。ベル麻痺の場合、このような初期治療を行うことによって90%の患者さんが完治すると言われております。
ただ、治るまでには時間がかかり、早い方でも1ヵ月、平均で3-4か月、長くて6ヵ月~1年かかることもあります。一方でこの治療を適切な時期に行ったとしても10%の患者さんには麻痺が残ると言われております。全く改善しない場合もあります。もし自分が顔面神経麻痺になったときに麻痺が治るのか、治らないのか、とても重要なことだと思います。
けいゆう病院では筋電図(electroneurography ENoG)という検査を行うことにより、麻痺が治る可能性が高いのか、治らない可能性が高いのか、治るとしたらどれくらいの時間がかかるのかを調べています。そしてもし筋電図検査で治らない可能性の方が高いと診断された場合には顔面神経減圧術という手術をお勧めしております。顔面神経は耳の中の骨の中のトンネルを通っています。そのトンネルは狭いため、神経が炎症で腫れてしまうとトンネルのスペースいっぱいに腫れあがり、それ以上に腫れようとしますが骨のトンネルは固いため、それ以上腫れることが出来なくなり、圧が神経にかかるようになります。神経は狭いトンネルの中で締め付けられてしまうのです。その状態の神経の負荷を少しでも軽減するために手術で骨のトンネルを削り、神経を露出させ、神経の圧迫を解除してあげるという手術です。ただし手術の効果は確実なものとは言えず、手術を行わない病院もありますが、「顔面神経麻痺診療の手引き」では麻痺が出現してから2週間以内の手術であれば有効であると推奨しています。
けいゆう病院では筋電図検査を2回行い、なるべく2週間以内に手術が可能になるよう工夫しておりますが、麻痺が出現してから4週間前後までは手術の効果がある患者さんもいるため、患者さんと相談しながら手術をするかしないかを決定しています(参考論文③)。
顔面神経麻痺が高度であった場合、たとえ麻痺が改善しても後遺症が出現することがあります。これは神経が回復する過程で誤った回復をしてしまうと出現すると言われています。代表的な後遺症として「病的共同運動」というものがあります。これは眼をつぶると勝手に口が動いてしまう、口を動かすと勝手に眼が狭まってしまうという後遺症で非常に不快なものです。また後遺症は一度出現すると完全に治ることはありません。けいゆう病院では顔面神経麻痺後の後遺症をなるべく起こさないようにするリハビリテーションや後遺症が出現してしまった際の治療(ボツリヌス毒素注射による病的共同運動やけいれんの軽減)も行っております。
参考論文③ Bell麻痺予後不良例に対する顔面神経減荷術の治療効果.
上野 真史(けいゆう病院 耳鼻咽喉科), 山田 浩之, 新田 清一, 小川 郁Facial Nerve Research 39巻 Page79-81
上野 真史(けいゆう病院 耳鼻咽喉科), 山田 浩之, 新田 清一, 小川 郁Facial Nerve Research 39巻 Page79-81
4. 耳鳴りの診療
~耳鳴りは治らないと言われた患者さんに知ってほしい。耳鳴りの治療~
当院では耳鳴りの診療に力を入れて行っております。現在、耳鳴りに効果があると医学的に実証された薬は存在しません。また耳鳴りは手術でも治りません。耳鳴りの治療は耳鼻咽喉科領域の病気では最難関の治療に位置付けられています。耳鳴りによる苦痛で困っている患者さんの中には医師から「耳鳴りは治らない」「耳鳴りは慣れるしかない」「もっと早く来ていれば良くなったのに」「耳鳴りなんて病気ではない、気にしすぎ」などと説明を受けた方もいるかもしれません。また「耳鳴りの薬を飲んでも良くならない」、「耳鳴りに効果があるというサプリや耳つぼ、耳マッサージなどを試したが良くならない」という方もいるかもしれません。中には「耳鳴りの原因は脳が悪いから?」「このままどんどん耳が聞こえなくなるのでは?」「何か怖い病気なのでは?」「耳鳴りが不安でつらい」「耳鳴りが気になって寝られない」「一生この状態でいるなんて耐えられない」などと考えている方もいるかもしれません。
耳鳴りの原因のほとんどは背景に難聴があります。難聴のタイプは様々で、自分では気が付かない程度の難聴が検査をするとわかることがあります。また耳鳴りによる苦痛は音だけの問題では無く、耳鳴りがあることにより引き起こされる不安や不眠、周囲の人には理解されない自分だけの苦しい症状という考え方などによるものが大きいようです。
けいゆう病院では詳しくお話を聞いたうえで、検査を行い、耳鳴りの原因を調べることから診療を始め、耳鳴りによる苦痛を軽減する治療や耳鳴りの音を軽減する治療などを提案し、耳鳴りを克服して普通の生活が出来るようになることを目標とした治療を行っております。検査を行い、難聴のある方には耳鳴りの最新の治療法である「補聴器を使った耳鳴りの音響療法」も積極的に行っております。この治療法は済生会宇都宮病院聴覚センター長の新田清一先生が開発した治療法で、テレビや新聞、雑誌、書籍でも話題となった治療法です。けいゆう病院は神奈川県内でも数少ない「補聴器を使った耳鳴りの音響療法」が出来る施設として紹介されております。けいゆう病院における耳鳴りの治療成績は治療を行った耳鳴り患者さん全体の「耳鳴りによる苦痛の改善率」は77%で、補聴器を使った耳鳴りの音響療法を行った患者さんの「耳鳴りによる苦痛の改善率」は88%でした(参考論文④)。
当院では耳鳴りの診療に力を入れて行っております。現在、耳鳴りに効果があると医学的に実証された薬は存在しません。また耳鳴りは手術でも治りません。耳鳴りの治療は耳鼻咽喉科領域の病気では最難関の治療に位置付けられています。耳鳴りによる苦痛で困っている患者さんの中には医師から「耳鳴りは治らない」「耳鳴りは慣れるしかない」「もっと早く来ていれば良くなったのに」「耳鳴りなんて病気ではない、気にしすぎ」などと説明を受けた方もいるかもしれません。また「耳鳴りの薬を飲んでも良くならない」、「耳鳴りに効果があるというサプリや耳つぼ、耳マッサージなどを試したが良くならない」という方もいるかもしれません。中には「耳鳴りの原因は脳が悪いから?」「このままどんどん耳が聞こえなくなるのでは?」「何か怖い病気なのでは?」「耳鳴りが不安でつらい」「耳鳴りが気になって寝られない」「一生この状態でいるなんて耐えられない」などと考えている方もいるかもしれません。
耳鳴りの原因のほとんどは背景に難聴があります。難聴のタイプは様々で、自分では気が付かない程度の難聴が検査をするとわかることがあります。また耳鳴りによる苦痛は音だけの問題では無く、耳鳴りがあることにより引き起こされる不安や不眠、周囲の人には理解されない自分だけの苦しい症状という考え方などによるものが大きいようです。
けいゆう病院では詳しくお話を聞いたうえで、検査を行い、耳鳴りの原因を調べることから診療を始め、耳鳴りによる苦痛を軽減する治療や耳鳴りの音を軽減する治療などを提案し、耳鳴りを克服して普通の生活が出来るようになることを目標とした治療を行っております。検査を行い、難聴のある方には耳鳴りの最新の治療法である「補聴器を使った耳鳴りの音響療法」も積極的に行っております。この治療法は済生会宇都宮病院聴覚センター長の新田清一先生が開発した治療法で、テレビや新聞、雑誌、書籍でも話題となった治療法です。けいゆう病院は神奈川県内でも数少ない「補聴器を使った耳鳴りの音響療法」が出来る施設として紹介されております。けいゆう病院における耳鳴りの治療成績は治療を行った耳鳴り患者さん全体の「耳鳴りによる苦痛の改善率」は77%で、補聴器を使った耳鳴りの音響療法を行った患者さんの「耳鳴りによる苦痛の改善率」は88%でした(参考論文④)。
参考論文④ 一般市中病院における慢性耳鳴患者228例の治療成績.
南隆二(けいゆう病院 耳鼻咽喉科), 山田浩之, 上野真史, 此枝生恵, 大石直樹, 新田清一, 小川郁 日本耳鼻咽喉科学会会報 124巻1号 掲載予定
南隆二(けいゆう病院 耳鼻咽喉科), 山田浩之, 上野真史, 此枝生恵, 大石直樹, 新田清一, 小川郁 日本耳鼻咽喉科学会会報 124巻1号 掲載予定
5. 補聴器外来
~今話題の「宇都宮方式聴覚リハビリテーション」を取り入れた補聴器外来~
1.難聴の診療でも述べましたが、難聴には薬や手術で聴力が改善する難聴もありますが、加齢性難聴など薬や手術で聴力が改善しない難聴もあります。難聴が進行すると徐々に日常生活での不自由が多くなってきます。テレビの音が大きくなったり、聞き返しや聞き間違いが多くなったり、中には聞き返すことが面倒になったり、聞き返すことが相手に申し訳なく感じたりするため、聞こえたふりをしてごまかすようになる人もいます。家庭でも職場でも仲間内でも会話に入れず、疎外感を感じたり、会議や相談、病院の受診などの大切な場面でも聞き取ることが出来ずに不自由を感じるようになります。また名前を呼ばれても気が付かなかったり、車の近づいてくる音や危険を知らせる音、インターホン、携帯電話などに気が付かなくなってしまうこともあります。そして難聴を放っておくと認知症になる可能性が高くなることが分かってきました。
このような難聴による不自由を解消することが出来る治療が「補聴器による聴覚リハビリテーション(補聴器リハビリ)」です。人間が会話の中で言葉を聞くとき、耳と脳の両方の働きが重要となります。耳の役割は音を拾って脳に伝達することで、脳の役割は伝達された音の刺激を音として認識し、言葉として理解することです。難聴の患者さんは耳の役割が障害されているため、脳にまで音の刺激が届きにくくなっています。難聴の無い方の脳は「音の刺激に慣れている脳」ですが、難聴の患者さんの脳は音の刺激に慣れていない、「音の刺激を忘れてしまった脳」と言えます。難聴の患者さんの脳も昔は音の刺激に慣れていましたが、難聴でいる時間が長くなると急に補聴器をして脳に届く音の刺激が多くなると、脳がびっくりしてしまい、「うるさすぎて補聴器が使えない!」という状態になってしまいます。
補聴器リハビリのポイントは補聴器の音量設定を少し弱めからスタートし、毎日長時間補聴器を使うことで脳を音の刺激にもう一度慣れてもらう、脳のリハビリをすることです。脳が音に慣れてきたら少しずつ補聴器の音量の設定を上げ、「難聴の脳」を「聞こえていた時の脳」の状態に近づけることが出来れば、不自由なく補聴器を使えるようになります。脳が変化するのには時間がかかりますので、だいたい3か月間を目標としてリハビリを行います。ただし、「リハビリ」は身体のリハビリでも脳のリハビリでもある程度苦痛を伴います。補聴器の音に慣れるまでは不快感やつらさに耐えながらも我慢して努力をすることが必要となります。したがって補聴器リハビリをおすすめする患者さんの条件は①両耳もしくは片耳に難聴があると診断された、②難聴により生活に不自由があり、「改善させたい」という意志があることの2つです。そのような患者さんには我々も最大限の情熱と技術を注いで対応いたします。けいゆう病院の補聴器外来は耳鼻咽喉科の医師と言語聴覚士という「言葉の聞き取り」や「リハビリ」を専門とした国家資格者が協力して毎日行っております。
けいゆう病院の補聴器外来の成績は補聴器リハビリを行った患者さんの94.8%がその効果に納得・満足され補聴器を購入し、毎日使用しています(参考論文⑤)。聴覚リハビリ終了後の患者さんの補聴器全体の満足度の平均点は100点満点で80.5点でした。
1.難聴の診療でも述べましたが、難聴には薬や手術で聴力が改善する難聴もありますが、加齢性難聴など薬や手術で聴力が改善しない難聴もあります。難聴が進行すると徐々に日常生活での不自由が多くなってきます。テレビの音が大きくなったり、聞き返しや聞き間違いが多くなったり、中には聞き返すことが面倒になったり、聞き返すことが相手に申し訳なく感じたりするため、聞こえたふりをしてごまかすようになる人もいます。家庭でも職場でも仲間内でも会話に入れず、疎外感を感じたり、会議や相談、病院の受診などの大切な場面でも聞き取ることが出来ずに不自由を感じるようになります。また名前を呼ばれても気が付かなかったり、車の近づいてくる音や危険を知らせる音、インターホン、携帯電話などに気が付かなくなってしまうこともあります。そして難聴を放っておくと認知症になる可能性が高くなることが分かってきました。
このような難聴による不自由を解消することが出来る治療が「補聴器による聴覚リハビリテーション(補聴器リハビリ)」です。人間が会話の中で言葉を聞くとき、耳と脳の両方の働きが重要となります。耳の役割は音を拾って脳に伝達することで、脳の役割は伝達された音の刺激を音として認識し、言葉として理解することです。難聴の患者さんは耳の役割が障害されているため、脳にまで音の刺激が届きにくくなっています。難聴の無い方の脳は「音の刺激に慣れている脳」ですが、難聴の患者さんの脳は音の刺激に慣れていない、「音の刺激を忘れてしまった脳」と言えます。難聴の患者さんの脳も昔は音の刺激に慣れていましたが、難聴でいる時間が長くなると急に補聴器をして脳に届く音の刺激が多くなると、脳がびっくりしてしまい、「うるさすぎて補聴器が使えない!」という状態になってしまいます。
補聴器リハビリのポイントは補聴器の音量設定を少し弱めからスタートし、毎日長時間補聴器を使うことで脳を音の刺激にもう一度慣れてもらう、脳のリハビリをすることです。脳が音に慣れてきたら少しずつ補聴器の音量の設定を上げ、「難聴の脳」を「聞こえていた時の脳」の状態に近づけることが出来れば、不自由なく補聴器を使えるようになります。脳が変化するのには時間がかかりますので、だいたい3か月間を目標としてリハビリを行います。ただし、「リハビリ」は身体のリハビリでも脳のリハビリでもある程度苦痛を伴います。補聴器の音に慣れるまでは不快感やつらさに耐えながらも我慢して努力をすることが必要となります。したがって補聴器リハビリをおすすめする患者さんの条件は①両耳もしくは片耳に難聴があると診断された、②難聴により生活に不自由があり、「改善させたい」という意志があることの2つです。そのような患者さんには我々も最大限の情熱と技術を注いで対応いたします。けいゆう病院の補聴器外来は耳鼻咽喉科の医師と言語聴覚士という「言葉の聞き取り」や「リハビリ」を専門とした国家資格者が協力して毎日行っております。
けいゆう病院の補聴器外来の成績は補聴器リハビリを行った患者さんの94.8%がその効果に納得・満足され補聴器を購入し、毎日使用しています(参考論文⑤)。聴覚リハビリ終了後の患者さんの補聴器全体の満足度の平均点は100点満点で80.5点でした。
参考論文⑤ 宇都宮方式聴覚リハビリテーションを取り入れた補聴器外来 開設から3年間の検討.
山田浩之(けいゆう病院 耳鼻咽喉科), 新田清一, 太田久裕, 鈴木大介, 南隆二, 松居祐樹, 中山梨絵, 上野真史, 菅野雄紀, 此枝生恵, 大石直樹, 小川郁 日本耳鼻咽喉科学会会報 123巻12号 掲載予定
山田浩之(けいゆう病院 耳鼻咽喉科), 新田清一, 太田久裕, 鈴木大介, 南隆二, 松居祐樹, 中山梨絵, 上野真史, 菅野雄紀, 此枝生恵, 大石直樹, 小川郁 日本耳鼻咽喉科学会会報 123巻12号 掲載予定
鼻の診療
1. 慢性副鼻腔炎(ちくのう症)の診療
~蓄膿症から真菌症(カビ)、歯科治療合併症まで。安全第一を目指した診療~
人間の顔の骨の中にはいくつかの空洞があり、鼻(腔)と繋がっているため副鼻腔と呼ばれています。副鼻腔は頬っぺたの副鼻腔(上顎洞)、おでこの副鼻腔(前頭洞)、眼の横の副鼻腔(篩骨洞)、それと鼻の奥にある副鼻腔(蝶形洞)の4つがあります。アレルギー性鼻炎やはな風邪により鼻の粘膜の機能が悪くなると副鼻腔に炎症性の物質が溜まってしまい、顔や頭が痛くなったり、色がついた粘りっ気のある鼻水や膿のような鼻水が出てきて、それが喉に垂れ込んで痰や咳の原因となることもあります。副鼻腔の炎症なので副鼻腔炎と呼ばれる病気で、昔で言うところの蓄膿症がこれにあたります。急性の副鼻腔炎は飲み薬の抗生物質で治療を行うことが多いですが、2-3ヵ月薬を飲み続けても症状や膿のような鼻水が改善しない場合には手術が必要と言われております。副鼻腔炎にはこの他にもアレルギーや喘息の体質と関連した、ポリープによるにおいの障害や鼻づまりが主な症状である好酸球性副鼻腔炎や副鼻腔にカビの一種が住み着いて症状を引きおこす真菌性副鼻腔炎や上の歯の根っこの炎症が原因となり、頬っぺたの副鼻腔に炎症を引き起こす歯性上顎洞炎などがあります(参考論文⑥)。また最近では歯科のインプラントが原因の上顎洞炎もあります。
けいゆう病院では内視鏡を使って副鼻腔炎の手術を行っております。副鼻腔はただの空洞ですが、その周囲には重要な構造物があります。上顎洞や篩骨洞の隣には眼窩と呼ばれる眼球と眼を動かす筋肉や神経が入っている構造物があり、また篩骨洞や前頭洞の隣には頭蓋底と呼ばれる脳と鼻との境界となっている骨があります。蝶形洞のそばには視神経や脳に血液を供給する内径動脈があります。これらの構造物を傷つけないように炎症のみを除去するには手術の前に撮影した副鼻腔のCT画像から鼻の中の構造を知り尽くす能力と、内視鏡を操作して炎症を見極めて除去する技術が必要となります。
けいゆう病院では慶應義塾大学耳鼻咽喉科学教室が開催している「鼻副鼻腔外鼻セミナー」に積極的に参加し、手術トレーニングを行っております。また、副鼻腔炎再発症例や副鼻腔腫瘍などで手術箇所が危険部位と近いような手術においては鼻手術用ナビゲーションシステムを使用し、安全の確保に努めております。
人間の顔の骨の中にはいくつかの空洞があり、鼻(腔)と繋がっているため副鼻腔と呼ばれています。副鼻腔は頬っぺたの副鼻腔(上顎洞)、おでこの副鼻腔(前頭洞)、眼の横の副鼻腔(篩骨洞)、それと鼻の奥にある副鼻腔(蝶形洞)の4つがあります。アレルギー性鼻炎やはな風邪により鼻の粘膜の機能が悪くなると副鼻腔に炎症性の物質が溜まってしまい、顔や頭が痛くなったり、色がついた粘りっ気のある鼻水や膿のような鼻水が出てきて、それが喉に垂れ込んで痰や咳の原因となることもあります。副鼻腔の炎症なので副鼻腔炎と呼ばれる病気で、昔で言うところの蓄膿症がこれにあたります。急性の副鼻腔炎は飲み薬の抗生物質で治療を行うことが多いですが、2-3ヵ月薬を飲み続けても症状や膿のような鼻水が改善しない場合には手術が必要と言われております。副鼻腔炎にはこの他にもアレルギーや喘息の体質と関連した、ポリープによるにおいの障害や鼻づまりが主な症状である好酸球性副鼻腔炎や副鼻腔にカビの一種が住み着いて症状を引きおこす真菌性副鼻腔炎や上の歯の根っこの炎症が原因となり、頬っぺたの副鼻腔に炎症を引き起こす歯性上顎洞炎などがあります(参考論文⑥)。また最近では歯科のインプラントが原因の上顎洞炎もあります。
けいゆう病院では内視鏡を使って副鼻腔炎の手術を行っております。副鼻腔はただの空洞ですが、その周囲には重要な構造物があります。上顎洞や篩骨洞の隣には眼窩と呼ばれる眼球と眼を動かす筋肉や神経が入っている構造物があり、また篩骨洞や前頭洞の隣には頭蓋底と呼ばれる脳と鼻との境界となっている骨があります。蝶形洞のそばには視神経や脳に血液を供給する内径動脈があります。これらの構造物を傷つけないように炎症のみを除去するには手術の前に撮影した副鼻腔のCT画像から鼻の中の構造を知り尽くす能力と、内視鏡を操作して炎症を見極めて除去する技術が必要となります。
けいゆう病院では慶應義塾大学耳鼻咽喉科学教室が開催している「鼻副鼻腔外鼻セミナー」に積極的に参加し、手術トレーニングを行っております。また、副鼻腔炎再発症例や副鼻腔腫瘍などで手術箇所が危険部位と近いような手術においては鼻手術用ナビゲーションシステムを使用し、安全の確保に努めております。
参考論文⑥ 片側性副鼻腔疾患における自覚症状と画像所見の診断的有用性の検討.
松居 祐樹(けいゆう病院 耳鼻咽喉科), 山田 浩之, 南 隆二, 此枝 生恵, 小川 郁
日本耳鼻咽喉科学会会報 122巻2号 Page133-142
松居 祐樹(けいゆう病院 耳鼻咽喉科), 山田 浩之, 南 隆二, 此枝 生恵, 小川 郁
日本耳鼻咽喉科学会会報 122巻2号 Page133-142
のどの診療
1. 発声障害(声がれ)の診療
のどは咽頭と喉頭に分けられますが、喉頭は気管とつながっている空気の通り道です。喉頭の気管の入り口には声帯という軟らかい「門」のような器官があります。息を吸う時は門(声帯)が開き、気管に空気が入ります。声を出すときは門(声帯)が閉まり、門のすき間を空気が流れ、声帯を振動させて声を出しています。声がかれる時にはこの声帯に障害があることが考えられます。声帯の動きが悪くなる病気や声帯にポリープやマメが出来てしまう病気でも声がかれてしまいますし、声帯に癌(喉頭癌)ができても声はかれてしまいます。声がかれる原因は様々ですので治療も原因にあわせた治療が選択されます。薬や発声指導で改善することもありますが、これらの治療で効果が不十分な場合は手術が選択されます。
けいゆう病院では顕微鏡を使った声帯の手術を行っております。声帯が動いてしまうと手術ができないので全身麻酔で行います。手術時間は10分で終了するものから1時間程度かかるものまで様々です。入院期間は3日間ですが、手術の後は声帯の安静が必要で、5日間は声を出すことが禁止となります。ご自宅ではなかなか発声禁止を守れないこともありますので、心配な方はその期間、入院を続けることもできます。癌であった場合は、追加の精密検査を行い、治療方針を決定いたします。
けいゆう病院では顕微鏡を使った声帯の手術を行っております。声帯が動いてしまうと手術ができないので全身麻酔で行います。手術時間は10分で終了するものから1時間程度かかるものまで様々です。入院期間は3日間ですが、手術の後は声帯の安静が必要で、5日間は声を出すことが禁止となります。ご自宅ではなかなか発声禁止を守れないこともありますので、心配な方はその期間、入院を続けることもできます。癌であった場合は、追加の精密検査を行い、治療方針を決定いたします。
2. 嚥下(飲み込み)の診療
飲み込みの機能は加齢による影響や様々な病気の症状として悪くなってしまいます。飲み込みの機能が低下すると食べ物や飲み物、唾液などが食道ではなく気管に入ってしまいます。このことを誤嚥といいますが、誤嚥をすると人間はむせることによって気管から誤嚥したものを吐き出すことができます。ただ飲み込みの機能が低下している人は吐き出す力が低下している人も多く、また感覚や反射の機能も低下しているため、誤嚥したことに気が付かないこともあります。すると肺炎になってしまい、痰が多くなったり呼吸が苦しくなったり熱が出たりして、治療をしないと命にかかわることもあります。
飲み込みの機能はリハビリをすることで回復することもありますが、回復しない場合は肺炎を繰り返すことになります。一方で人間は生きていくうえで栄養を摂らないわけにはいきません。生きるために栄養を摂るのですが、そのために肺炎になってしまうという状態です。誤嚥しないで栄養を摂るために胃ろうを造っている患者さんもいますし、呼吸が苦しくなり、痰を摂るために気管切開がされてのどにチューブ(気管カニューレ)が入っている患者さんもいます。その方の生活状況や周囲のサポートの状態にもよりますが、最終的な選択肢の候補として「声門閉鎖術」という手術があります。この手術は文字通り気管の入り口にある声門を閉鎖することにより誤嚥を防ぎ、口から栄養が摂れるようになり、また気管と皮膚の間に気管孔を作ることにより気管カニューレなしで呼吸や痰の処理が出来るようになります。ただ声門は声を出す器官ですので、それを閉鎖してしまうと声は出せなくなります。声を失う代わりに誤嚥を防ぎ、肺炎を防ぎ、口から栄養が摂れるようになるのです。
けいゆう病院では嚥下機能が悪く、肺炎を繰り返し、回復の見込みがない患者さんに対し、患者さん本人やご家族の希望があるようなら声門閉鎖術を行っております。手術は声門閉鎖術に熟練した外部医師を招聘し行っております。
飲み込みの機能はリハビリをすることで回復することもありますが、回復しない場合は肺炎を繰り返すことになります。一方で人間は生きていくうえで栄養を摂らないわけにはいきません。生きるために栄養を摂るのですが、そのために肺炎になってしまうという状態です。誤嚥しないで栄養を摂るために胃ろうを造っている患者さんもいますし、呼吸が苦しくなり、痰を摂るために気管切開がされてのどにチューブ(気管カニューレ)が入っている患者さんもいます。その方の生活状況や周囲のサポートの状態にもよりますが、最終的な選択肢の候補として「声門閉鎖術」という手術があります。この手術は文字通り気管の入り口にある声門を閉鎖することにより誤嚥を防ぎ、口から栄養が摂れるようになり、また気管と皮膚の間に気管孔を作ることにより気管カニューレなしで呼吸や痰の処理が出来るようになります。ただ声門は声を出す器官ですので、それを閉鎖してしまうと声は出せなくなります。声を失う代わりに誤嚥を防ぎ、肺炎を防ぎ、口から栄養が摂れるようになるのです。
けいゆう病院では嚥下機能が悪く、肺炎を繰り返し、回復の見込みがない患者さんに対し、患者さん本人やご家族の希望があるようなら声門閉鎖術を行っております。手術は声門閉鎖術に熟練した外部医師を招聘し行っております。
3. 扁桃腺の手術
扁桃腺の手術は一般的には年に3-4回程度扁桃腺炎をおこし、高熱と咽頭痛を繰り返してしまうような患者さんが良い適応となります(医学的適応)。ただ扁桃周囲膿瘍(炎症により扁桃腺の周りに膿が溜まってしまう病気)のような重症の扁桃腺炎を起こした場合などは「もう二度とのどの炎症で苦しみたくない」という患者さんも多く、社会的な適応も考えて手術を提示しております。扁桃腺の手術は口蓋扁桃摘出術といい、両方の扁桃腺を摘出いたします。お子様の場合は炎症が無くても扁桃腺が大きいことにより睡眠や食事、成長の障害などが出ることがあります。また滲出性中耳炎の原因となることも知られておりますので扁桃腺が大きいと手術の適応となります。手術は全身麻酔で行います。手術時間は1時間~1時間半程度で入院期間は1週間です。
頭頚部腫瘍の診療
1. 頭頚部癌の診療
耳鼻咽喉科が扱う癌には多くのものがあり、のどの癌である咽頭癌や喉頭癌、口の中の舌癌、鼻の中の鼻腔癌や上顎癌などファイバースコープによる診察で見つかるものが多くあります。一方で甲状腺癌や耳下腺癌などは超音波検査やMRIなどの画像検査で見つかります。非常に稀ですが耳にも癌が出来ることがあります。癌の治療は大きく分けると①手術②放射線③抗癌剤の3つがありますが、一般的には癌の種類や進行状態によりこれらを組み合わせて治療を行います。
けいゆう病院では個々の患者さんにとって最適と考えられる治療を第一に提示し、お勧めしております。癌の診療は治療後も長く続きます。副作用や合併症の少ない治療を心がけております。放射線治療に関しましては放射線治療部のページをご覧ください。なお現在けいゆう病院には形成外科の常勤医が不在のため、耳鼻咽喉科と形成外科が合同で行うような大きな手術が必要な患者さんは診断がついた時点で大学病院や癌専門病院などに紹介しております。
けいゆう病院では個々の患者さんにとって最適と考えられる治療を第一に提示し、お勧めしております。癌の診療は治療後も長く続きます。副作用や合併症の少ない治療を心がけております。放射線治療に関しましては放射線治療部のページをご覧ください。なお現在けいゆう病院には形成外科の常勤医が不在のため、耳鼻咽喉科と形成外科が合同で行うような大きな手術が必要な患者さんは診断がついた時点で大学病院や癌専門病院などに紹介しております。
2. 甲状腺腫瘍、耳下腺腫瘍、頸部腫瘍の診療
くび(頸部)に出来る「しこり」や「できもの」も耳鼻咽喉科の治療範囲となります。くび(頸部)は頭と身体を繋ぐ部位であり、血管や気管、筋肉、神経など重要な器官が多くあります。それらを守りながら「しこり」や「できもの」を摘出するのが耳鼻咽喉科の手術になります。代表的なものとして甲状腺(気管に付着している重要な臓器)の腫瘍や顎下腺や耳下腺(唾液を作る臓器)の腫瘍、頸嚢胞(くびに出来る袋状のできもの)、リンパ節の腫瘍などがあります。
けいゆう病院では甲状腺腫瘍の手術では反回神経(声を出す神経)を保護するために、耳下腺腫瘍の手術では顔面神経(顔の筋肉を動かす神経)を保護するために術中神経モニタリングシステムを使いながら手術を行っております。
けいゆう病院では甲状腺腫瘍の手術では反回神経(声を出す神経)を保護するために、耳下腺腫瘍の手術では顔面神経(顔の筋肉を動かす神経)を保護するために術中神経モニタリングシステムを使いながら手術を行っております。
メディア情報等
THE BEST DOCTORS IN JAPAN(ベストドクターズ)認定
耳鼻咽喉科の山田 浩之(やまだ ひろゆき)部長が、ベストドクターズ社から"The Best Doctors in Japan 2024-2025"に認定されました。
ベストドクターズ社は、米国に本拠を置き、世界各国で病状に応じて適切な治療やセカンドオピニオン取得のための名医紹介などを行っている会社です。
ベストドクターズの選出方法は、多くの医師に対して「もし、あなたやあなたの家族が、あなたの専門分野の病気にかかった場合、どの医師に治療をお願いしますか?」というアンケートを行い、その中で治療能力、研究結果、最新の医療情報への精通などを考慮した上で、一定以上の評価を得た医師を名医(ベストドクターズ)として選出するものです。
※ ベストドクターズの詳細は、こちらからご確認ください。
ベストドクターズ社は、米国に本拠を置き、世界各国で病状に応じて適切な治療やセカンドオピニオン取得のための名医紹介などを行っている会社です。
ベストドクターズの選出方法は、多くの医師に対して「もし、あなたやあなたの家族が、あなたの専門分野の病気にかかった場合、どの医師に治療をお願いしますか?」というアンケートを行い、その中で治療能力、研究結果、最新の医療情報への精通などを考慮した上で、一定以上の評価を得た医師を名医(ベストドクターズ)として選出するものです。
※ ベストドクターズの詳細は、こちらからご確認ください。


スタッフ紹介
山田 浩之(やまだ ひろゆき)
部長
部長
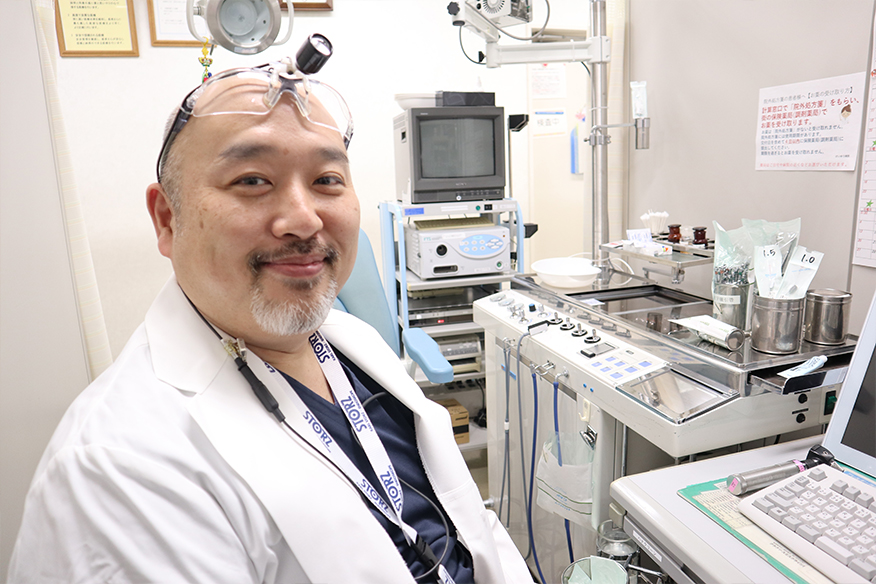
患者さんへのメッセージ
専門領域は耳科手術(真珠腫性中耳炎、慢性中耳炎、聴力改善手術)、聴覚診療(難聴、耳鳴り、補聴器)、顔面神経麻痺ですが、耳鼻咽喉科指導医として鼻内内視鏡手術(副鼻腔炎手術など)から音声改善手術(声帯ポリープの手術など)、頸部腫瘍手術(甲状腺腫瘍、耳下腺腫瘍、頭頸部癌など)まで幅広く診療を行っています。
患者さんが安心して安全な治療を受けられるよう心がけています。
患者さんが安心して安全な治療を受けられるよう心がけています。
専門分野
慢性中耳炎・難聴・顔面神経麻痺
専門医資格等
・日本耳鼻咽喉科頭頸部外科学会専門医
・日本耳鼻咽喉科頭頸部外科学会指導医
・日本耳科学会認定手術指導医
・日本顔面神経学会認定顔面神経麻痺相談医
・補聴器適合判定医
・補聴器相談医
・日本耳鼻咽喉科頭頸部外科学会神奈川県地方部会 補聴器普及委員会委員長
・神奈川県補聴器キーパーソン
・慶應義塾大学医学部 客員講師
・日本耳鼻咽喉科頭頸部外科学会指導医
・日本耳科学会認定手術指導医
・日本顔面神経学会認定顔面神経麻痺相談医
・補聴器適合判定医
・補聴器相談医
・日本耳鼻咽喉科頭頸部外科学会神奈川県地方部会 補聴器普及委員会委員長
・神奈川県補聴器キーパーソン
・慶應義塾大学医学部 客員講師
吉田 有砂(よしだ ありさ)
医員
医員
布施 慈光(ふせ よしみつ)
医員
医員
羽富 彩映(はとみ さえ)
医員
医員
川浦 光弘(かわうら みつひろ)
非常勤医
非常勤医
専門分野
耳鼻咽喉科一般
専門医資格等
- 日本耳鼻咽喉科学会専門医
- 日本耳鼻咽喉科学会補聴器相談医
- 日本気管食道科学会専門医
荒木 康智(あらき やすとも)
非常勤医
非常勤医
専門分野
慢性副鼻咽炎、頭頸部腫瘍
専門医資格等
- 日本耳鼻咽喉科学会専門医
- 癌治療認定医
外来担当表
| ※ は非常勤医です。 |
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | 土曜日 | |
| 紹介初診のみ | ローテーション | 布施 | 羽富 | 山田 (紹介初診・再診) |
吉田 | ローテーション |
| 再来 | 荒木※ | 吉田 | 布施 | 羽富 (紹介初診・再診) |
鈴木※ | |
| 再来 | - | 山田 (紹介初診・再診) |
吉田 | 布施 (紹介初診・再診) |
- | - |
| 午後外来 (予約のみ) |
- | 羽富 | 羽富 | 山田 | - | |
| - | 吉田 | - | 羽富 | |||
| 山田 | 吉田 | 布施 | ||||
臨床研究に対するご協力のお願い
PDFファイルをご覧になるためには、AdobeReader® が必要です。パソコンにインストールされていない方は右のアイコンをクリックしてダウンロードしてください。
山田医師の著書紹介
書籍「もう悩まない 耳鳴りに勝つ方法」を2022年11月10日に上梓いたしました
山田浩之著、「もう悩まない 耳鳴りに勝つ方法 10の真実が勝利へのカギ」を上梓いたしました。
監修は「宇都宮方式聴覚リハビリテーション」の開発者でもあり、山田浩之医師の耳鳴診療、補聴器療法の師でもある新田清一氏(済生会宇都宮病院耳鼻咽喉科部長)です。
本書は数々の臨床経験に裏打ちされた、耳鳴りに苦しんでいる全ての人に贈る、科学的根拠に基づいた書籍となっています。
詳しくはこちら
https://www.vanmedical.co.jp/news/#1573
Amazonの注文はこちら
監修は「宇都宮方式聴覚リハビリテーション」の開発者でもあり、山田浩之医師の耳鳴診療、補聴器療法の師でもある新田清一氏(済生会宇都宮病院耳鼻咽喉科部長)です。
本書は数々の臨床経験に裏打ちされた、耳鳴りに苦しんでいる全ての人に贈る、科学的根拠に基づいた書籍となっています。
詳しくはこちら
https://www.vanmedical.co.jp/news/#1573
Amazonの注文はこちら

山田医師掲載記事
読売新聞「病院の実力」耳鼻咽喉科部長 山田浩之医師が掲載されました
掲載日:2023年11月19日(日)
掲載紙:読売新聞
掲載紙:読売新聞

耳鼻咽喉科初診の際は紹介状が必要です。
山田医師受診希望の場合は、紹介状と初診外来予約をお取りください。
山田医師受診希望の場合は、紹介状と初診外来予約をお取りください。



