乳腺外科(ブレストセンター)
診療内容
乳癌に限らず、乳腺関連の手術には乳腺専門医・指導医の嶋田か坂田が必ず手術に入って執刀・手術指導を行います。
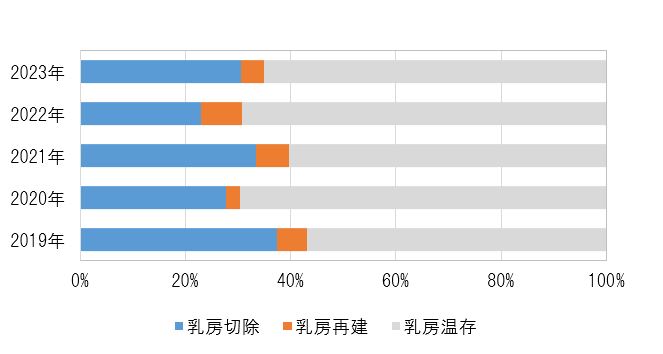
乳癌乳房温存手術は乳癌手術の約5割です。乳房を残しても乳癌の根治性が損なわれず、かつ整容性に優れた手術を目指しています。
乳房温存手術後は原則的に患側乳房に放射線照射が必要になりますので、引き続き当院の放射線治療科で照射を行うことができます。
乳癌の特徴(乳管内進展や娘結節の存在など)から、必ずしも乳房を残すことができず乳房全摘になることがあります。
手術前に化学療法を行い腫瘍の縮小を認めれば、乳房全摘手術から乳房温存手術に変更することも可能です。
当院では術前、術後の化学療法を行う患者さんに対して専用の化学療法室(リクライニングシート8台、ベッド2台)で専任の医師、薬剤師、看護師が在室し、つらい化学療法も安心・快適に過ごせるよう努めています。
全摘が必要な患者さんに対し、2014年からティッシュエキスパンダー挿入による同時再建手術が保険適応になりました。
当科は「日本乳房オンコプラスティックサージャリー学会」の認定施設で、慶應義塾大学形成外科貴志和生教授と共同で乳房再建手術を行っています。
また、乳癌は20代後半から90歳を超えてもなお発見される幅広い世代に見られる癌です。若年性乳癌で挙児を希望される場合、当院産婦人科と連携して卵子保存、卵巣保存等の妊孕性の温存(乳癌術後の出産)に努めています。
高齢者に対してはQOLが低下しないような「やさしい治療」を心掛けています。
家族性乳癌などの遺伝子異常が疑われる症例では、「遺伝カウンセリング外来」の麻薙美香医師と連携してきめ細かな診療を行っています。
腋窩(わきの下)リンパ節郭清を行った患者さんには術後早期からリハビリテーション科の技師、リンパ浮腫ケア専任看護師が積極的に関与して、上肢の運動障害やリンパ浮腫の軽減に努めています。
けいゆう病院の乳癌治療は乳腺外科を中心に病院内の関連分野(放射線診断科、放射線治療科、化学療法室、リハビリテーション科、リンパ浮腫ケア外来、緩和ケアチーム、メンタルサポート、歯科)等と有機的につながって、患者さんの満足度の高い、総合的・包括的治療を行っています。
乳がん治療の流れ
Ⅰ:検査・診断
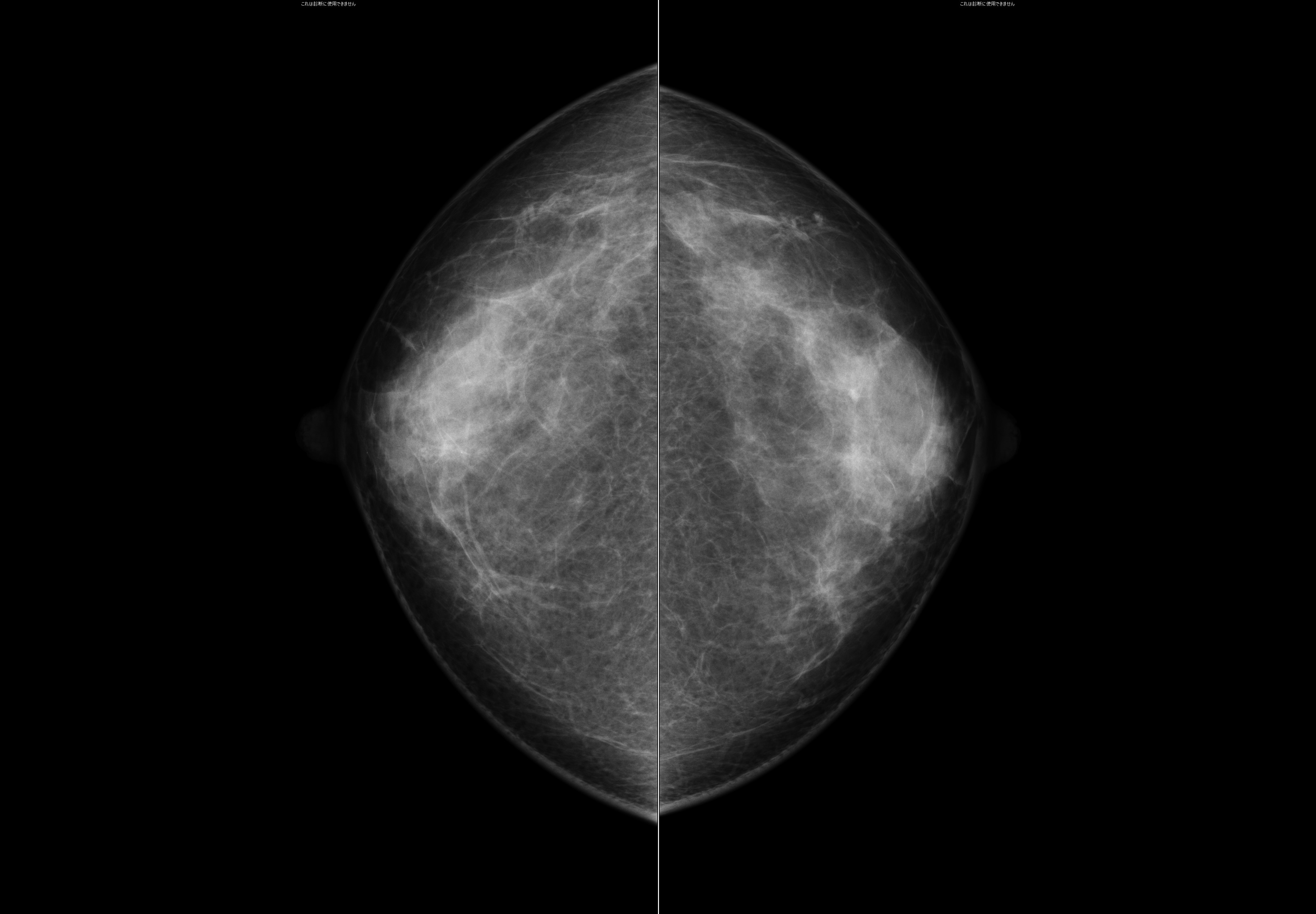
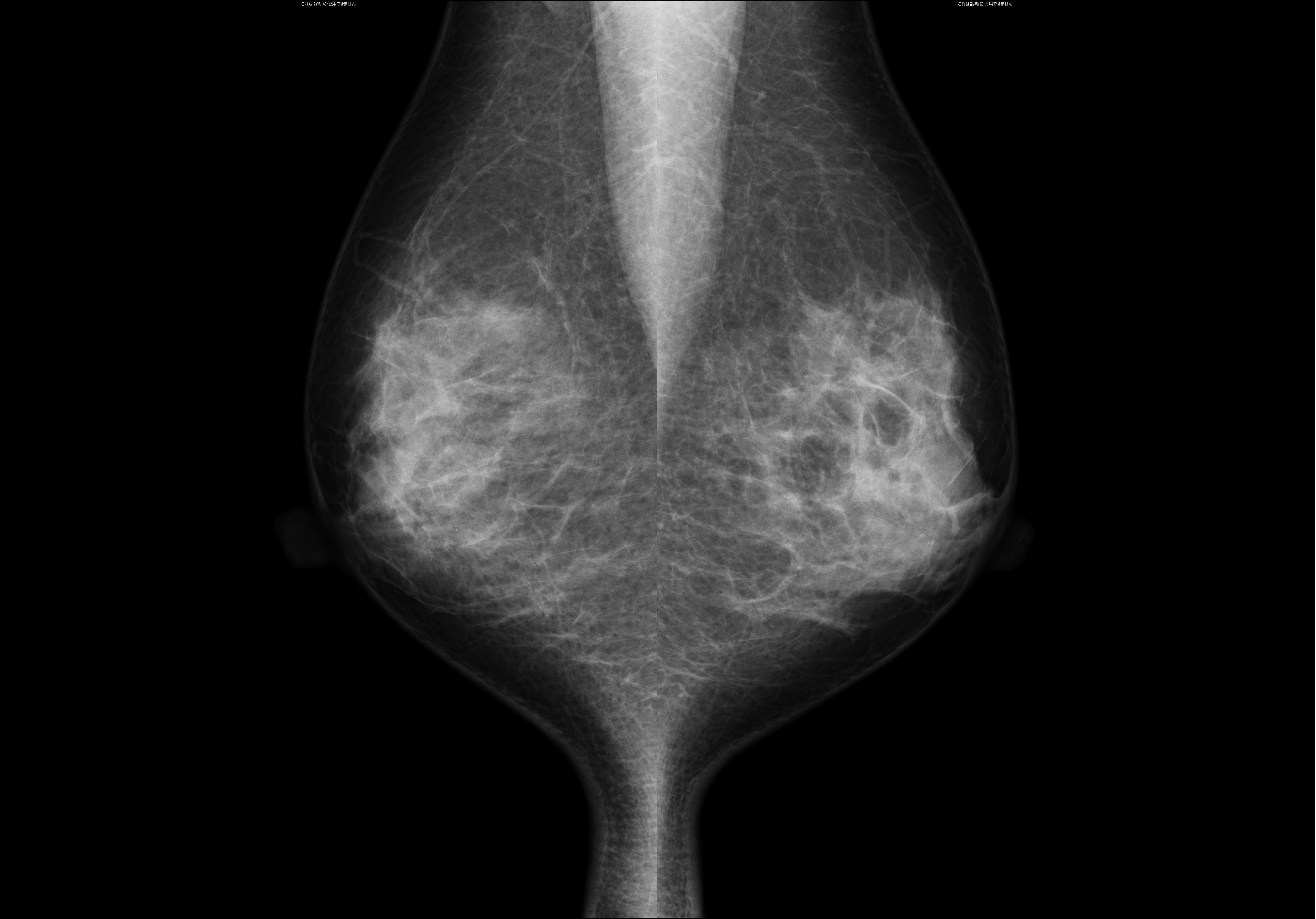
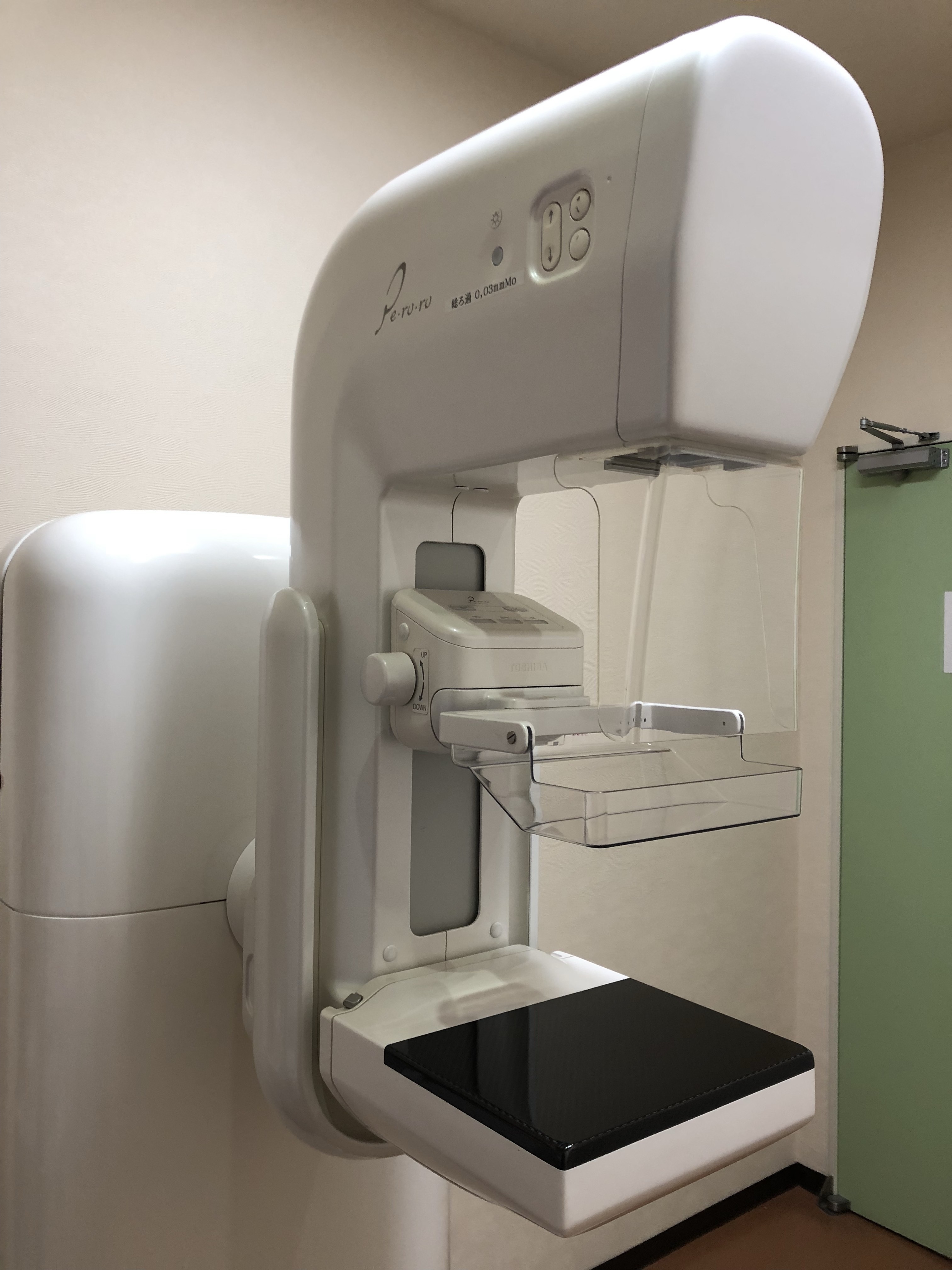
マンモグラフィとは乳房専用のレントゲン検査です。
触診で見つけることのできないような早期の乳がんを発見するのに非常に有効です。
乳房は柔らかい組織でできているため専用の装置を使用します。圧迫板で上下方向・左右方向から乳房をはさみ薄く伸ばすことで、がんと正常組織の区別をつきやすくして撮影しています。
当院はNPO法人日本乳がん検診精度管理中央機構によって定められた検診精度管理の線量・画像基準を満たすマンモグラフィ検診施設として認定されており、撮影は女性技師のみで行っています。
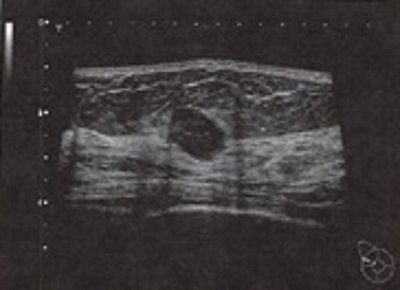
超音波は人間に聞こえないほどの高い周波数の音です。
魚群探知機と同じ原理で身体の外から超音波を発信し、はね返ってきた反射板を受診し、画像化して体内の様子を調べる検査です。人体に無害で痛みも少ない安心な検査です。
乳がんは日本人女性が最も多く罹患するがんです。他部位のがんと異なり若い世代の罹患が多く、早期発見、早期治療が社会的にも重要です。
乳がん検診の基本であるマンモグラフィは濃度の高い乳房では感度がおちることが知られています。
超音波検査は高濃度乳房が多い日本人女性に向いている検査と言えます。また、マンモグラフィ不適とされた乳房、胸郭に異常のある方、ペースメーカー、除細動器挿入後の方にも適した検査です。
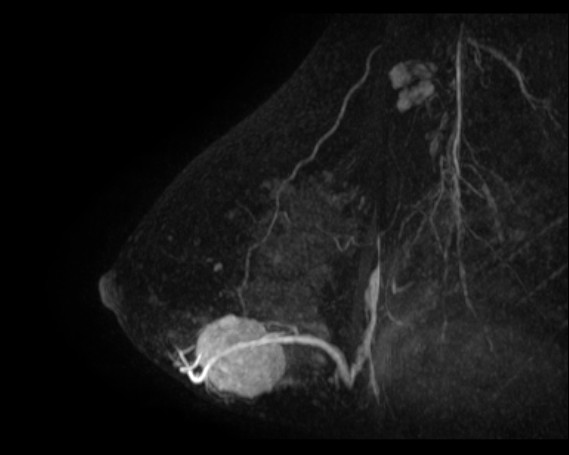
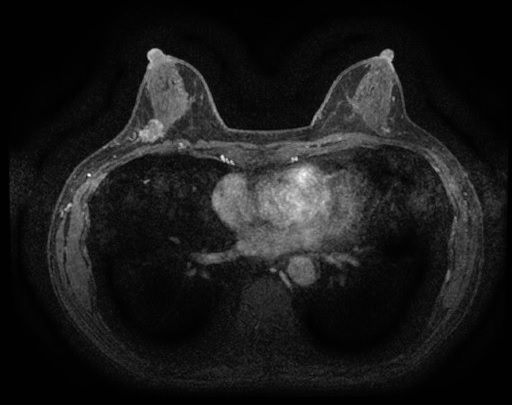
乳腺MRI検査は強い磁力を発生するMRI装置を用いて、乳がんの発見や大きさ、ひろがりを正確に把握することができる検査です。
乳腺エコーやマンモグラフィより感度が良く、画像処理を施すことで三次元的な情報を得ることができます。
検査台にうつ伏せになり、専用装置に乳房を入れていただいた状態で検査を行います。
撮影条件を変えた数種類の撮像や、造影剤を使用するため検査時間は20~30分程度かかりますが、マンモグラフィのような痛みや被ばくを伴いません。
造影剤は静脈注射により投与しています。見つかりにくいがんを発見でき、また、がんと思われる腫瘤をより詳しく検査するのに非常に重要な薬剤です。
当院では、乳房を専用装置に入れる際の補助を女性技師が行っています。検査着を羽織った状態での検査となります。
良悪性の鑑別には針生検、マンモトーム生検(*1)などでがん組織の有無を調べて確定します。
組織学的に乳がんと診断されれば術式(切除範囲やリンパ節郭清の有無)を決定するためにMRI検査が有用です。
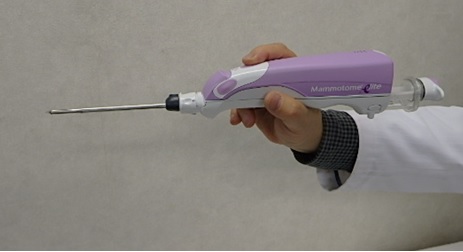
悪性の可能性がある病変を超音波検査で部位を同定し、局所麻酔後に体表から約3-4mmの針を刺し、画像を見ながら組織を吸引・採取する生検器機です。
一度の穿刺で何度も採取でき、穿刺部位の縫合も不要です。
従来の針生検と比べて組織の採取量が多く、サブタイプ分類(後述)に有効です。
Ⅱ:治療
しこりを含む乳腺の一部を部分的に切除する乳房温存手術と、しこりを含めて乳房全体を切除する乳房切除術に大別されます。
乳房切除術の症例に対し、ティッシュエキスパンダー挿入による一次乳房再建手術(後述)も積極的に行っています。
以前は、わきの下(腋窩)のリンパ節を手術で取り除く腋窩リンパ節郭清を行うことが標準とされていました。
しかし、腋窩リンパ節郭清を行うと患側の腕の「むくみ」や「運動神経障害(手が上げにくい、しびれ)」などの後遺症で悩むことがあります。
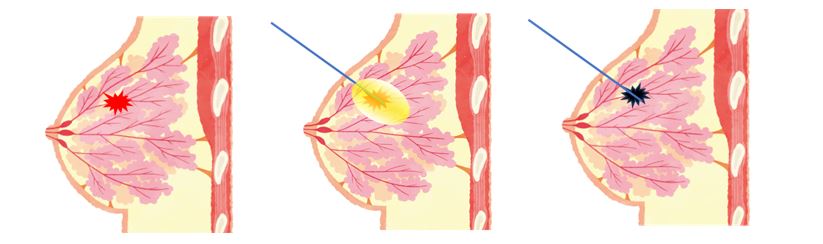
当院では2000年より、術前検査で明らかな腋窩リンパ節の腫大を認めない場合は手術中にセンチネルリンパ節生検(*2)を行い、不要な腋窩リンパ節郭清を回避しています。
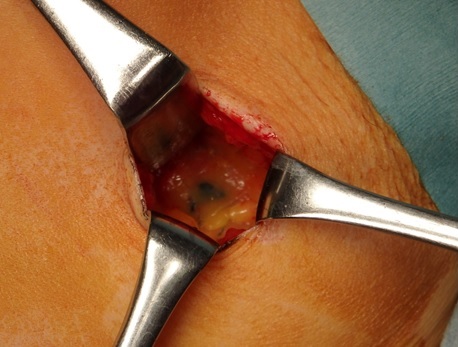
青染したセンチネルリンパ節
がんから最初に転移する可能性のあるリンパ節のことです。
リンパ節転移を見張っているという意味で「見張りリンパ節」とも呼ばれています。
センチネルリンパ節にがんの転移がなければ、それ以外のリンパ節にも転移がないと考えられ、不要な腋窩リンパ節郭清を行いません。
当院では色素法を用いていて、乳がん手術中にセンチネルリンパ節転移の有無を判定します。
乳房再建は、再建する時期や方法に応じて、様々な組み合わせがあります。
切除手術と同時に行われる一次乳房再建を希望される場合は、乳腺外科医師と形成外科医師の双方から手術の説明をいたします。
当院は日本乳房オンコプラスティックサージャリー学会の一次再建の「乳房再建用エキスパンダー/インプラント実施認定施設」でしたが、ガイドライン改定により2018年7月より特別認定施設として「二次再建のエキスパンダーおよび一次二期再建のインプラント使用」が追加で認められました。
2019年よりティッシュエキスパンダーを抜去した後、インプラント入れ替え手術を行っています。
2019年7月、ブレスト・インプラント関連未分化大細胞型リンパ腫(BIA-ALCL)(*3)の日本人初めての発生例が報告され、テクスチャードタイプのエキスパンダーおよびインプラントの自主回収・販売停止となりました。
その結果、一時期日本中で保険による乳房再建手術が施行できなくなりましたが、2019年末よりBIA-ALCL発生頻度が極めて低いエキスパンダーとインプラントに変更となり、乳房再建手術を再開することができました。
乳房再建術または乳房増大(豊胸)術でブレスト・インプラントを挿入された方に生じる、T細胞性非ホジキンリンパ腫の一つです。
乳癌とは異なり、インプラント周囲に形成される被膜組織から発生する悪性組織です。
インプラントが挿入されている方のうち、約3,800-30,000人に一人発生するまれな疾患です。
最後のインプラント挿入から診断までは平均9年(0.08-27年)で、主にテクスチャードタイプ(表面がザラザラ)のインプラント使用例で報告されています。
BIA-ALCLを疑う臨床症状は多い順に、遅発性漿液種(約80%)、腫瘤(約40%)の他、疼痛、腫脹、非対称性、被膜拘縮、潰瘍などがあります。
病変が被膜に限局する場合(Stage I)は、被膜の完全切除およびインプラントの抜去のみで、経過観察を行います。
被膜や腫瘤が完全に切除できない場合、あるいはリンパ節などへの転移を伴う場合(Stage II-IV)は、化学療法や放射線療法を行います。
BIA-ALCLの5年生存率は91%です。Stage Iで腫瘍・被膜が完全切除された場合は治癒が期待できます。そのため、早期発見が重要となります。
腫瘍径が大きく乳房温存手術が困難な浸潤性乳がんで乳房温存手術を希望される場合、腫瘍縮小を目的に術前化学療法を行います。
また、患者さんごとのサブタイプ分類(*4)に応じて、再発を予防する目的でホルモン(内分泌)療法・化学療法・分子標的薬(*5)を単独、または組み合わせて実施します。
乳がんの性質は女性ホルモンの影響によって増殖するホルモン受容体(エストロゲン受容体ER、プロゲステロン受容体PgR)とがん増殖因子受容体であるHER2、増殖能の指標であるKi67を免疫染色して5つのタイプに分類され、適切な治療薬が選択されます。
ホルモン受容体陽性ならば内分泌療法、HER2陽性ならばトラスツズマブなどの分子標的薬と化学療法を組み合わせて使います。
分子標的薬はがん細胞にある特徴的な物質のみをターゲットするように開発された薬です。
乳がんの治療に最初に用いられたのはHER2蛋白を標的にしたトラスツズマブです。
抗HER2療法としてはラパチニブ、ペルツズマブ、トラスツズマブ・エムタンシン、トラスツズマブ・デルクステカンなどがあり、血管内皮細胞増殖因子VEGFを阻害するベバシズマブ、mTOR蛋白を阻害するエベロリムス、CDK4/6を阻害するパルボシクリブ、アベマシクリブがあります。
また、Triple negative再発例には抗PD-L1抗体のアテゾリズマブ、抗PD-1抗体のペムブロリズマブ、BRCA1/2の遺伝子異常にはPARP阻害剤のオラパリブがあります。
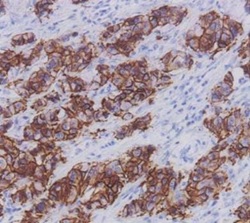
HER2陽性乳癌(免疫染色):
大多数の腫瘍細胞の表面にHER2蛋白が存在している
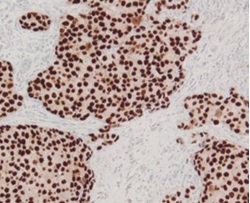
ER陽性乳癌(免疫染色):
大多数の腫瘍細胞の核にERが存在している
化学療法室には治療専用のリクライニングシートが8台、ベッドが2台あり、がん薬物療法の研鑽を積んだ専従の医師、看護師、薬剤師、が常在しています。
外科手術によりがんが取り除かれた後に、再発のリスクを減少する目的の術後補助化学療法施行患者さんは29人でした。
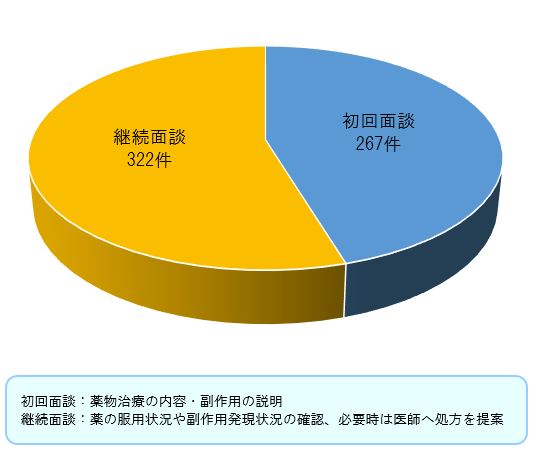
患者さんが安全に的確な薬物治療を受けることができるよう、使用するお薬についての説明や生活上の注意点についての情報提供、必要な患者さんへの対処療法のご提案などを「薬剤師外来」にて行っています。
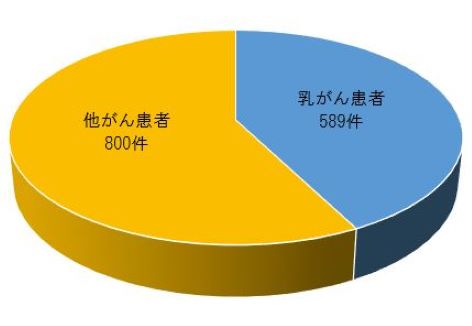
薬剤師外来の患者利用状況
乳がん患者に対する薬剤師外来での面談件数
乳房温存手術後の乳房内再発予防を目的として、退院後外来で手術した乳房に原則50Gy(25回)の放射線照射を行います。
部分切除した組織の切除断端の状況に応じて10Gy(5回)の追加照射を加える場合があります。
また、症例に応じて1回照射量を増やして、照射回数を減らすこともあります。
AMラジオの周波数に近い医療用高周波電流を発生させる装置をがん組織に刺し、通電させることによって熱を発生させ、がん細胞を壊死させる治療法です。
肝臓がんなどに対しては従来から行われてきましたが、2023年12月に、乳がんに対しても保険診療として行えるようになりました。
・治療のながれ
ラジオ波焼灼療法は入院していただいて全身麻酔下に行います。
超音波検査機器を用いてがん組織の適切な位置にラジオ波電極針を刺し、腫瘍を焼灼します。ラジオ波の治療自体は10-15分程度で終了しますが、同時にがんの治療に必要なセンチネルリンパ節生検も行うため、機材の準備を含め手術としては1時間程度かかります。
画像検査の結果、片側の乳房に1.5cm以下の腫瘍が1個のみ存在していて、明らかながん細胞の広がりも認めない方が対象となります。その他にも必要な条件がありますので、当院で受けた検査の結果をもとに担当医が判断いたします。
・ラジオ波焼灼療法後に必要な追加検査、追加治療
ラジオ波焼灼療法の後、一定期間が経過した時点で、腫瘍の「焼き残し」がないかを調べる組織検査を受ける必要があります。「焼き残し」が判明した場合、保険診療として通常の乳房部分切除(いわゆる乳房温存手術)もしくは乳房全摘術が必要となります。また、「焼き残し」の有無にかかわらず、術後の薬物療法や放射線療法も必要となります。
・ラジオ波焼灼療法の問題点
ラジオ波焼灼療法は新しい治療であり、長期的な治療成績までは十分に確立されていません。また、ほとんどの場合、術後にはがんの部分が硬くしこりのようになります。この治療特有の合併症として皮膚のやけどが生じる場合があり、ある程度時間がたってから乳房の変形が生じる場合があることも報告されています。
Ⅲ:乳がんケア
乳がん手術は、傷の痛みや治療とともに生じる皮膚の硬さやツッパリ感によって、腕が挙がりづらくなるため、術後早期(入院中)より理学療法士または作業療法士によるリハビリテーション指導を開始します。
早期にリハビリテーションを実施することで、術後の後遺症を可能な限り予防し、日常生活や復職時の注意点を確認しながら早期社会復帰を目指します。
具体的な指導内容は、主体的にセルフケアに取り組めるよう指導を行うとともに、退院後のサポートも実施しています。
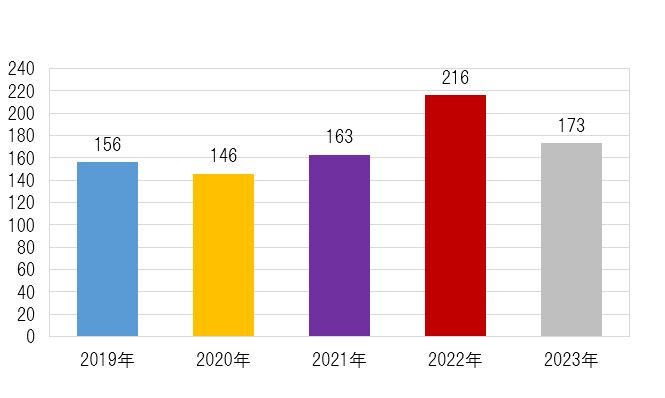
手術症例のおおよそ9割以上の患者さんに術後のリハビリテーションを実施しています。
術後のリハビリテーション実施患者数
リンパ浮腫は、がんの治療として行うリンパ節の切除や放射線治療、一部の薬物療法などによって、リンパ液の流れが悪くなることで起こります。
がんの治療を受けた全ての患者さんにリンパ浮腫が発症するわけではありませんが、予防することや早く見つけて治療を受けることが大切です。
「リンパ浮腫ケア外来」では、リンパ節の切除をした患者さんに、リンパ浮腫ケアを実施しています。
2021年は、365件のケアを実施しました。
●日常生活指導
体重管理、スキンケア(皮膚の清潔や保湿方法)など
●圧迫療法
弾性着衣(圧迫スリーブ、グローブ、ストッキングなど)による圧迫
●運動療法
弾性着衣などで圧迫した状態での運動
●用手的リンパドレナージ
手で行う医療的マッサージ
乳がんの罹患年齢のピークは、社会的役割を多く持つ40歳代から60歳代です。
乳がんの特徴は、治療の選択肢に幅があり外来通院が主となっていること、治療に伴い外見に変化を来すこと、10年間のフォローを有すること等があります。そのため、治療と生活を両立することが求められています。
当院では、がん診断告知時にがん関連の専門・認定看護師の同席・面談を行い、病気や治療についての理解を促し、納得のできる治療選択を支援しています。
また、病気や治療に伴う症状・副作用について、患者さんの日常生活に即した対処方法を一緒に考え、安全で安心した治療継続に向けた支援も行っています。外来から入院、入院から外来へと切れ目のない継続的な支援を目指しています。
「ブレストチーム」では「乳がん手術後の下着」について冊子を作成しました。
治療の経過に合わせた下着やパッド選びの参考にしてください。
治療と仕事の両立や外見の変化に対する相談、その他様々な質問や心配事にお答えする窓口として「がん相談支援センター」があります。
医療用ウィッグ・手術後の下着やパッド・爪ケア等の用品を体験できますのでご活用ください。

PDFファイルをご覧になるためには、AdobeReader® が必要です。パソコンにインストールされていない方は右のアイコンをクリックしてダウンロードしてください。
主な診療実績
1. 手術症例数
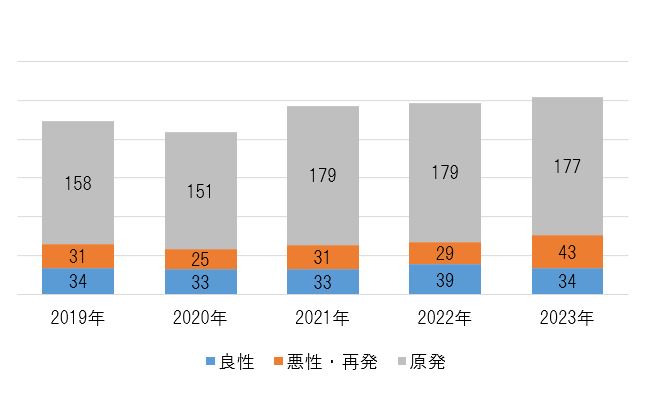
乳腺疾患手術症例数
乳腺術式件数
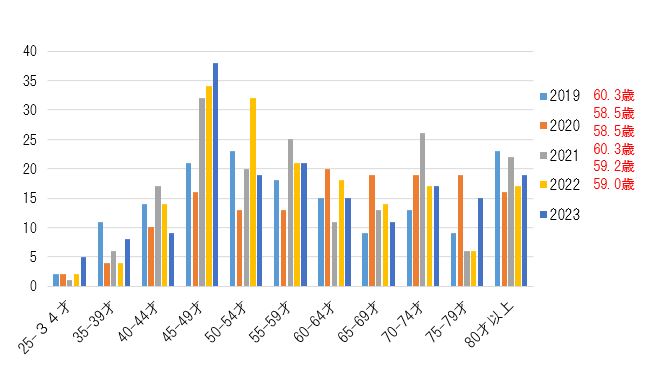
2. 原発乳癌患者の年齢分布
ちなみに2017年、2018年、2019年、2020年、2021年の平均年齢はそれぞれ58.5歳、60.3歳、59.2歳、62.9歳、59.8歳でした。
原発乳癌の年齢分布
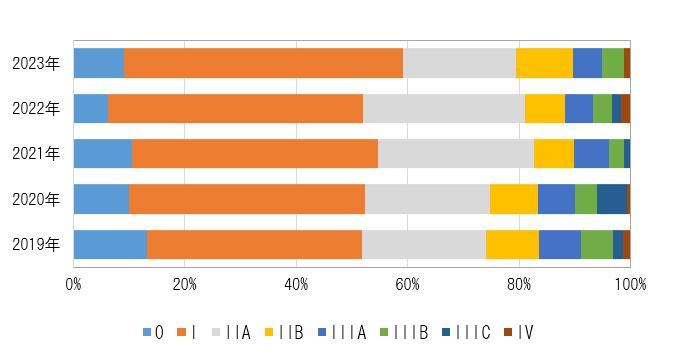
3. 手術症例のStage分類
コロナ禍においても予後良好と考えられるIIA以下の症例は148例(82%)と、2021年の75%(113/151)と比較して増加しています。2019年から2023年の割合も提示します。
手術症例のStage分類
スタッフ紹介
乳腺外科部長

患者さんへのメッセージ
多様な組み合わせの中から、あなたに合う治療方針を私たちのチームと一緒に考えてゆきましょう。
専門分野
専門医資格等
- 日本外科学会専門医・指導医
- 日本乳癌学会専門医・指導医
- がん治療認定医
- 日本オンコプラスティックサージャリー学会登録医師
- 検診マンモグラフィ読影認定医
- 乳がん検診超音波検査実施・判定医
参事 兼 ブレストセンター長
患者さんへのメッセージ
けいゆう病院は患者さん中心の乳腺外科(ブレストセンター)として、患者さん情報を共有し、多岐にわたる乳癌診療がけいゆう病院で完結できる“All in one”診療にあたっています。
専門分野
専門医資格等
- 日本外科学会専門医・指導医、日本乳癌学会専門医・指導医
- 日本消化器外科学会指導医
- 日本オンコプラスティックサージャリー学会登録医師
- がん治療認定医、検診マンモグラフィ読影認定医
- 医学博士、産業医
- 慶應義塾大学一般・消化器外科 客員講師
参事
患者さんへのメッセージ
専門分野
専門医資格等
- 日本外科学会専門医、日本乳癌学会専門医・指導医
- 日本オンコプラスティックサージャリー学会登録医師
- 検診マンモグラフィ読影認定医
非常勤医師
専門医資格等
- 日本外科学会専門医、日本乳癌学会専門医
- 検診マンモグラフィ読影認定医
- 慶應義塾大学一般・消化器外科 助教
外来担当表
麻賀、嶋田、坂田、関の4名とも「乳腺専門医」です。
| 月 | 火 | 水 | 木 | 金 | 土 | |
| 午前 | 嶋田昌彦 | 坂田道生 | 麻賀創太/嶋田昌彦 | 麻賀創太 | 坂田道生 | ー |
| 午後 (完全予約制) |
関 朋子 | 坂田道生 | 嶋田昌彦 (再診のみ) |
麻賀創太 | 嶋田昌彦 | ー |
その他特記事項
BIA-ALCL(ブレスト・インプラント関連未分化大細胞型リンパ腫)について
その結果、一時期日本中で保険による乳房再建手術が施行できなくなりましたが、2019年末よりBIA-ALCL発生頻度が極めて低いエキスパンダーとインプラントに変更となり、乳房再建手術を安心して再開することができました。
BIA-ALCLとは乳房再建術または乳房増大(豊胸)術でブレスト・インプラントを挿入された方に生じる、T細胞性非ホジキンリンパ腫の一つです。乳癌とは異なり、インプラント周囲に形成される被膜組織から発生する悪性組織です。
インプラントが挿入されている方のうち、約3,800-30,000人に一人発生するまれな疾患です。
BIA-ALCLの5年生存率は91%です。Stage Iで腫瘍・被膜が完全切除された場合は治癒が期待できますので、早期発見が重要となります。